【产麻新谭】0.75%罗哌卡因对于在分娩镇痛期间行紧急剖宫产时可能是个合适的局麻药
时间:2024-08-26 14:02:16 热度:37.1℃ 作者:网络

在美国,大约71%的妇女在分娩过程中接受了硬膜外分娩镇痛。阴道分娩过程中的疼痛会导致应激情绪,对母亲和婴儿都有不可逆的影响。镇痛效果确切的硬膜外分娩镇痛可以促进泌乳量和泌乳持续时间,缩短泌乳起始时间,泌乳延迟发生率降低,且对新生儿无显著影响。此外,对于留置了硬膜外导管且需要紧急剖宫产的孕妇,改行硬膜外麻醉被推荐为更有效和更安全的选择,可以避免腰麻或全身麻醉。
研究表明,2%利多卡因、肾上腺素、碳酸氢盐和芬太尼常用准备时间充裕的急诊,而3%氯普鲁卡因(CP)更常用于时间紧急的急诊。CP被报道为最常见和最有效的局麻药,麻醉起效快,胎盘转移有限。然而,有文章指出3%氯普鲁卡因(CP)与硬膜外麻醉后严重的背痛有关。
一项研究表明,较高浓度的罗哌卡因,如0.75%,可使麻醉起效更快。因此,0.75%罗哌卡因被认为是一种很有前途的局麻制剂,可用于分娩镇痛期间的紧急剖宫产。同时,罗哌卡因全是毒性也更低。
因此,该研究进行了这项随机、对照的单中心试验,比较了0.75%罗哌卡因和3%氯普鲁卡因用于分娩镇痛期间行紧急剖宫产时的有效性和安全性。
研究背景
3%氯普鲁卡因(CP)是产妇分娩镇痛期间改行紧急剖宫产时常用的局麻药。然而,0.75%罗哌卡因也被认为是一个有效的替代品。因此,我们进行了随机对照试验,比较0.75%罗哌卡因和3%氯普鲁卡因用于孕妇在分娩镇痛期间改为硬膜外麻醉的有效性和安全性。
研究方法
这是一项单中心、双盲、随机、对照研究,于2022年11月1日至2023年4月30日进行,并于2022年9月15日获得杭州妇产科医院伦理委员会批准(IRB:2022-K(9)-07)。选择45例在分娩镇痛期间需行紧急剖宫产的孕妇,在获得书面知情同意后,按1:1的比例随机分为0.75%罗哌卡因(RP组)和3%氯普鲁卡因(CP组)。
纳入标准为:(1)年满18岁;(2)ASA为1或2;(3)妊娠36周以上;(4)单胎妊娠;(5)分娩镇痛效果确切(定义为需要两次或少于两次产时硬膜外补充0.2%罗哌卡因);(6)需要紧急剖宫产(第2或3类,见后文)。
排除标准为:(1)剖宫产前2小时内硬膜外额外加药或4小时内肌注哌替啶;(2)需要急诊剖宫产(1类,见后文);(3)胎儿严重畸形;(4)子痫前期、产前出血或者任何形式的心脏病;(5)身高不足152cm或者体重超过115公kg;(6)对任何研究药物过敏;(7)进入手术室时感觉水平低于T10平面。
剖腹产紧急程度的分类:(1)最紧急:难以预料情况,对产妇或胎儿生命有直接威胁;(2)紧急:对产妇或胎儿有影响,但不立即危及生命;(3)可预料:需要提前分娩,但对产妇或胎儿没有影响;(4)择期手术。
一名独立研究人员将产妇随机编入0.75%罗哌卡因组和3%氯普鲁卡因组,使用编号密封信封,按1:1的比例分组。一名独立研究者准备0.75%罗哌卡因或3%氯普鲁卡因。主麻医师不参与研究的其他部分,也不知道研究药物。不知分组情况的麻醉医生负责收集数据。
孕妇被送入手术室,通过静脉导管持续灌注乳酸林格氏液。所有孕妇均采用右侧卧位,行L2-L3间隙穿刺,通过解剖标志和触诊确定椎间隙。生理盐水阻力消失法来确定硬膜外间隙。置入硬膜外导管后,麻醉医生注入1.5%利多卡因3 ml。术后5分钟未见脊髓阻滞征象,注入10 ml局麻液(0.1%罗哌卡因+2ug/ml芬太尼)用于分娩镇痛。如果在负荷剂量后15分钟内没有达到适当的阻滞水平,在接下来的20分钟内,每10分钟再给予5毫升剂量,最大剂量为20毫升。随后,在负荷剂量结束后60分钟,通过脉冲(PIEB)泵(ZZB-IV;南京Apon有限公司,中国南京)给予首剂量。所有脉冲泵注药间隔固定为8 ml/h,患者自控硬膜外镇痛(PCEA)设置为8 ml/次,锁定时间为15分钟,最大剂量为35 ml/小时,双侧感觉阻滞水平维持在T10平面。如果镇痛不充分,给予0.2%罗哌卡因10毫升。
如果需要紧急剖宫产,评估入室时的感觉阻滞水平,并用改良的Bromage评分评估运动阻滞程度。改良Bromage评分为:(0)无运动阻滞,能抬腿屈膝屈踝;(1)不能抬腿,能活动膝和踝;(2)不能屈膝,踝部可以活动;(3)不能活动下肢。
主诊麻醉医师在确认硬膜外导管位置后,给予5毫升研究药物的试验剂量,并监测患者是否有无意鞘内注射的迹象。剩余的15毫升研究药物(0.75%罗哌卡因或3%氯普鲁卡因)注射时间超过3分钟。每三分钟测量一次血压和心率。
一名研究者将乳头连线作为T4水平的体表标志,并在双侧锁骨中线处标记。用70%酒精每隔1分钟测量一次冷感觉阻滞平面。记录麻醉开始时间(从起始剂量结束到双侧冷感觉丧失到T4和T5的时间)和到T4感觉平面的Bromage评分。记录从麻醉开始到手术开始的时间,并指导患者使用视觉模拟评分(VAS)描述任何疼痛,0表示无痛,10表示可以想象的最严重的疼痛。
如果在硬膜外加药后15分钟内没有达到理想的阻滞平面,则再给5毫升研究药物。如果还不行,则考虑行全身麻醉。
主要观察指标是阻滞平面到达T4的时间,定义为从硬膜外加药开始到T4水平冷感觉丧失的时间。如果在35分钟内没有达到T4水平,起效时间记录为35分钟。
次要观察指标包括T5阻滞开始的时间、改良Bromage评分和进入手术室时的感觉阻滞平面、加药到手术开始的时间(定义为麻醉开始到手术开始的时间)、手术时间、术中静脉液体量、血管收缩药物使用量和术中疼痛的干预。其他次要结果包括1分钟和5分钟的Apgar评分,手术开始、分娩和手术结束时的视觉模拟评分(vas)评分,患者满意度评分(从0表示极度不满意到10表示极度满意),恶心、呕吐和寒战的发生率。
数据用SPSS 20.0进行分析,结果用平均±标准偏差和95%置信区间(95%CI)表示。组间的差异表示为中位数差异(95%CI)。用不成对T检验比较组间差异,计数资料用X2检验或Fisher精确概率法比较。非正态分布连续变量采用非参数检验(Mann-Whitney U检验)。P值<0.05有统计学意义。
研究结果
共有50名产妇同意参加本次研究。其中0.75%罗哌卡因组22名,3%鲁普鲁卡因组23名。有四名产妇因为导管移位而排除,一名因为入室阻滞平面低于T10而排除。两组间的产妇人口学数据和剖宫产指征均无统计学差异(见表1)。
表1
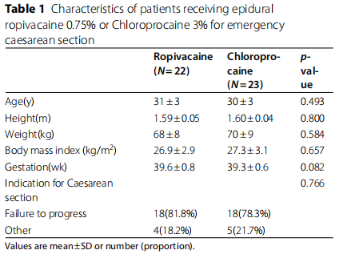
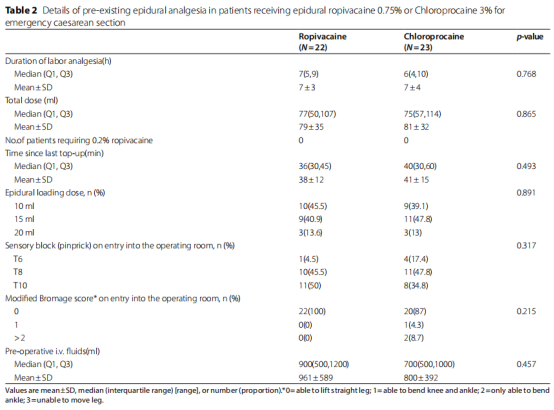
手术开始前的两组间数据均无统计学差异。如分娩镇痛持续时间(p=0.768)和药物总量(p=0.865)。两组均无产妇需要额外补充0.2%罗哌卡因。硬膜外负荷剂量(p=0.891),术前输入液体容量(p=0.457)、感觉阻滞平面(p=0.317)、和改良Bromage评分(p=0.215)均无统计学差异,具体见表2。
表2
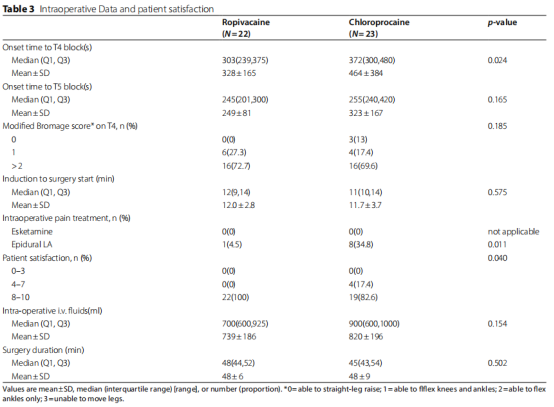
与CP组相比,RP组出现T4平面冷感觉阻滞时间较短,中位数差异为69s,(303,95%CI 255-402s vs. 372,95%CI 297-630s,P=0.024,见表3)。
两组出现T5平面冷感觉消失时间(P=0.165)和运动阻滞程度(P=0.185)上差异无统计学意义(表3)。RP组和CP组加药至手术开始时间差异无统计学意义(P=0.575)。RP组的术中VAS评分较低(P=0.023),麻醉药用量较少(4.5% vs 34.8%,p=0.011),孕妇满意度较高(100% vs. 82.6%,P=0.040)(表3)。
表3
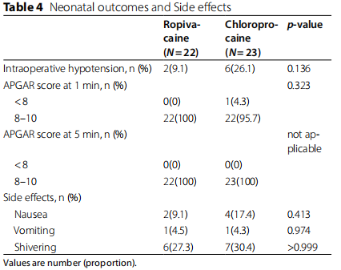
两组间的术中低血压发生率(9.1% vs. 26.1%,p=0.136)、术中并发症、新生儿的1分钟和5分钟Apgar评分(p=0.323)无差异。分别有2例(RP组)和4例(CP组)出现恶心(9.1% vs. 17.4%),各有1例出现呕吐,6例(RP组)和7例(CP组)孕妇出现寒战(27.3% vs. 30.4%)。在CP组中,一名孕妇由于阻滞平面到T1而呼吸窘迫(表4)。
表4 两组间新生儿结局和副作用额对比
研究结论
分娩镇痛期间行紧急剖宫产,0.75%罗哌卡因术中麻醉效果较好,孕妇满意度较高,起效时间更短,是个合适的选择。
点评
这项研究中观察到分娩镇痛孕妇改行紧急剖宫产时,RP组术中镇痛效果更好,满意度高于CP组。RP组的冷感觉消失时间较短,阻滞平面达T4时间更短。因此,0.75%罗哌卡因可作为分娩镇痛行紧急剖宫产时硬膜外麻醉的首选药物。
该研究中表明,较高浓度的罗哌卡因可使麻醉起效更快。局麻药在硬膜外和腰麻中的作用机制比较复杂,沿轴突阻断钠离子通道是其主要机制之一。0.75%罗哌卡因起效更快可能是由于孕妇都已经接受硬膜外分娩镇痛,椎管内存在的罗哌卡因已经阻滞了部分钠离子通道。当然这只是猜想,需要进一步的研究。
在这项研究中,RP组中只有4.5%的患者术中需要额外补充局麻药,而在CP组,这一数据为34.8%。氯普鲁卡因药效时间较短是造成这种差异的主要原因。因此,行紧急剖宫产时,对于留置硬膜外导管的产妇,0.75%罗哌卡因是一个有吸引力的替代3%氯普鲁卡因的药物。在本次研究中,两组之间VAS评分有统计学意义差异,RP组的整个过程中都低于3分,这可能与罗哌卡因药效时间长,阻滞效果完全有关。且RP组患者满意度较高,没有患者需要改变麻醉方式。
分娩镇痛期间行紧急剖宫产,选择加药行硬膜外麻醉,一方面是为了避免阻滞平面过高或麻醉药物的全身毒性,另一方面是尽量避免延误手术时机。选择何种药物,其安全性是一个重要问题。缓慢(3-5分钟)硬膜外注射20毫升局麻药溶液是安全的。我们还观察到一名孕妇使用3%氯普鲁卡因后,阻滞平面到T1而出现呼吸窘迫。
0.75%罗哌卡因使用前不需要预先制备,降低了细菌污染的风险,也避免了准备氯普鲁卡因的过程中出错的风险。在紧急剖宫产手术中,手术前的准备时间尽量减少,以减少胎儿和产妇的风险。
分娩镇痛期间行紧急剖宫产,选择何种麻醉方式是个棘手的问题。若重新穿刺,即便产科专科麻醉医生穿刺成功率也下降,耗费时间更长,有延误手术时机的风险,若选全身麻醉,就必须面对饱胃,困难气道等,若是遇上肥胖产妇,更是风险翻番。硬膜外加药的话担心起效时间太长,效果欠佳。这个研究对比了0.75%的罗哌卡因和传统使用的3%的氯普鲁卡因,得出高浓度的罗哌卡因起效更快,效果确切,安全性也提升,临床工作中值得借鉴,积累更多经验。研究的不足之处是样本量偏少。且设计中若增加新生儿脐带血气的分析,对药物的安全性是更加可靠的佐证。
参考文献
1. Butwick AJ, Wong CA, Guo N. Maternal body Mass Index and Use of Labor Neuraxial Analgesia: a Population-based Retrospective Cohort Study. Anesthesiology. 2018;129(3):448–58.
2. Hu X, Xiong D, Luo M, et al. Retrospective analysis on the efficacy of epidurallabor analgesia on early breast feeding after vaginal delivery. BMC Anesthesiol. 2023;23(1):413.
3. La Camera G, La Via L, Murabito P, et al. Epidural analgesia during labour and stress markers in the newborn. J Obstet Gynaecol. 2021;41(5):690–2.
4. Gizzo S, Noventa M, Fagherazzi S, et al. Update on best available options in obstetrics anaesthesia: perinatal outcomes, side effects and maternal satisfaction. Fifteen years systematic literature review. Arch Gynecol Obstet. 2014;290(1):21–34.


