宫颈和子宫内膜液基细胞学样本与卵巢癌组织样本的NGS一致性为42%,即使细胞学无癌细胞以及早期患者同样检出
时间:2025-03-30 12:09:01 热度:37.1℃ 作者:网络
卵巢癌预后较差,且目前尚未建立有效的筛查方法。必须确定基于分子基因特征的生物标志物,以便为所有类型的癌症,尤其是卵巢癌,制定诊断和治疗策略。本研究旨在评估宫颈和子宫内膜液基细胞学(LBC)标本的基因分析在检测卵巢癌患者体细胞突变中的作用。分析了2019年8月至2022年7月期间接受治疗的19例卵巢癌患者的数据。收集了术前怀疑患有卵巢癌患者的宫颈和子宫内膜液基细胞学标本,并从这些液基细胞学标本以及手术切除的癌组织切片中提取基因组DNA,以进行基因分析。对宫颈和子宫内膜液基细胞学标本进行的NGS分析显示,在42%的卵巢癌病例中,检测到的基因突变与福尔马林固定、石蜡包埋(FFPE)组织中的基因突变相似,其中包括宫颈和子宫内膜细胞学检查结果为阴性的病例以及早期病例。检测到的致病性变异包括PIK3CA(1例)、RB1(1例)和TP53(6例)。在高级别浆液性癌(HGSC)病例中,诊断率为54.5%,高于其他组织学类型的病例。在对HGSC患者进行的单因素分析中,浆液性输卵管上皮内癌的存在往往与在液基细胞学标本中检测到体细胞突变相关。对宫颈和子宫内膜液基细胞学标本进行的NGS分析显示,其基因变异与卵巢癌病例的FFPE组织中的基因变异相似,并且可能作为一种无创筛查方法,用于检测体细胞突变和对卵巢癌进行分类。
研究背景
在全球范围内,被诊断患有卵巢癌的患者比例正在上升。2021年,约有19,710名女性被诊断患有卵巢癌,其中13,270人因该病死亡。大约57%的卵巢癌患者在确诊时已发生转移,其5年生存率为50.8%,预后极差。英国已开展了大型队列研究,使用CA125检测和经阴道超声检查作为早期筛查方法;然而,这些研究均无法证明其有效性。针对卵巢癌高风险患者也进行了类似研究;然而,尽管血清CA125检测和经阴道超声检查是可行的选择,但它们是否能提高接受筛查的高风险女性的生存率仍不明确。
磁共振成像(MRI)是识别卵巢肿瘤的有用工具。对于卵巢肿物的评估,使用卵巢附件报告数据系统MRI(O-RADS MRI)评分,该评分以子宫肌层作为内参,通过时间-强度曲线评估实体组织的灌注情况。对O-RADS MRI评分的验证表明,无论放射科医生的专业水平如何,该评分在检测超声无法发现的肿物中的恶性病变时,灵敏度和特异度分别为93%和91%。然而,一些早期卵巢癌病例是无症状的,并且O-RADS MRI评分主要用于卵巢肿物的随访。此外,18-氟-脱氧葡萄糖(FDG)正电子发射断层成像不适用于卵巢癌的初步检测,因为绝经前女性的卵泡晚期至黄体早期囊肿会摄取FDG,并且透明细胞癌和黏液性浸润亚型对FDG的摄取较低。因此,目前尚未建立用于早期检测卵巢癌的监测方法。
卵巢癌的主要类型包括高级别浆液性癌(HGSC)、子宫内膜样癌、透明细胞癌(CCC)、低级别浆液性癌(LGSC)和黏液性癌(MC),所有这些类型的卵巢癌都具有不同的分子机制和致癌过程。最近,对来自癌症基因组图谱的癌症样本进行的基因组分析揭示了所有癌症类型中的相关基因,从而促使人们决定针对基因突变进行治疗。
关于卵巢癌,CCC的TP53突变较少,但ARID1A和PIK3CA突变较为常见,而HGSC大多存在TP53突变。对于HGSC,通过从头分类法证实存在四种转录亚型(免疫反应型、分化型、增殖型和间充质型)。据报道,聚(ADP-核糖)聚合酶抑制剂与贝伐珠单抗联合治疗对存在致病性BRCA突变和同源重组缺陷阳性的卵巢肿瘤具有疗效,并且在某些病例中观察到了生存获益。然而,与其他癌相比,卵巢癌适用的分子靶向药物的适应证较少。
欧洲肿瘤内科学会(ESMO)根据当前证据,建议在晚期非鳞状非小细胞肺癌、前列腺癌、卵巢癌和胆管癌病例中常规使用NGS。由于其致癌过程存在差异,卵巢癌的不同组织学类型对化疗的反应也不同。ESMO-欧洲妇科肿瘤学会共识会议建议,对于LGSC、MC和CCC病例,由于其对化疗的敏感性较低,应进行无肉眼可见残留病灶的初次肿瘤细胞减灭术。为了确定最佳治疗策略,术前识别卵巢癌的组织学类型至关重要。
有研究报道,子宫内膜细胞学检查可作为卵巢癌的一种诊断方法。肿瘤细胞通过输卵管出现在子宫内膜和宫颈的细胞学标本中,会导致子宫内膜细胞学检查呈阳性。Hirasawa等人报道称,23.0%的卵巢癌患者的子宫内膜细胞学标本呈阳性。另一项研究表明,通过对在宫颈和子宫内膜的常规巴氏涂片检查期间获得的液体活检中回收的18个癌症相关基因的DNA进行基因分析,早期卵巢癌的检测率为45%。最近,有报道称可将液基细胞学(LBC)标本用于NGS分析。
因此,本研究重点关注宫颈和子宫内膜液基细胞学样本。基于分子基因特征确定生物标志物可能有助于制定卵巢癌的诊断和治疗策略。在本研究中,研究者旨在通过将宫颈和子宫内膜细胞学检查与液基细胞学样本的NGS分析相结合,检验一种用于卵巢癌的无创筛查方法(包括组织学鉴定)的有效性。
研究方法
本研究纳入了2019年8月至2022年7月期间在三重大学医院妇产科(the Department of Obstetrics and Gynecology, Mie University Hospital)接受治疗的19例卵巢癌患者。首先,研究者在手术前从怀疑患有卵巢癌的患者处收集宫颈和子宫内膜液基细胞学标本。对于液基细胞学处理,根据制造商的方案,使用酒精含量为40.5%的CelVerse TM(Sysmex公司)作为细胞保存液,并在巴氏染色后使用光学显微镜进行细胞学诊断。从液基细胞学标本以及手术切除用于基因分析的癌组织切片中提取基因组DNA。将液基细胞学标本在 4°C 下冷藏保存,并根据制造商的说明,从液基细胞学标本中提取基因组 DNA。研究者通过检查在癌组织切片中检测到的致病性基因突变是否也能在宫颈和子宫内膜液基细胞学标本中检测到,来评估对液基细胞学标本进行基因分析在卵巢癌诊断中的作用。
NGS检测Panel覆盖了来自50个癌症相关基因的约2,800个突变热点区域。据报道,卵巢癌涉及《癌症体细胞突变目录》中常见癌症的体细胞突变,包括TP53、PIK3CA、KRAS、CTNNB1以及SWI/SNF相关、基质关联、肌动蛋白依赖的染色质调节因子A亚家族成员4(SMARCA4),本研究部分涵盖了这些基因。DNA测序的平均覆盖深度>1500倍。体细胞突变根据以下标准被归类为卵巢癌突变:i)肿瘤组织中体细胞突变的变异等位基因频率>5%,ii)液基细胞学标本中体细胞突变的变异等位基因频率>0.1%,以及iii)根据ClinVar数据库将突变登记为“致病性/可能致病性变异”。
研究结果
临床数据见表I。患者的中位年龄为60岁(范围:34-80岁),平均体重指数为21.3 kg/m²(范围:17.4-30.4)。主要症状包括腹胀(8例)、腹痛(4例)、便秘(1例)、随访期间发现卵巢肿瘤(2例)和厌食(1例)。3例患者无症状,被诊断为晚期卵巢癌。患者的病理数据见表II。在1例宫颈细胞学检查和3例子宫细胞学检查中发现了腺癌。
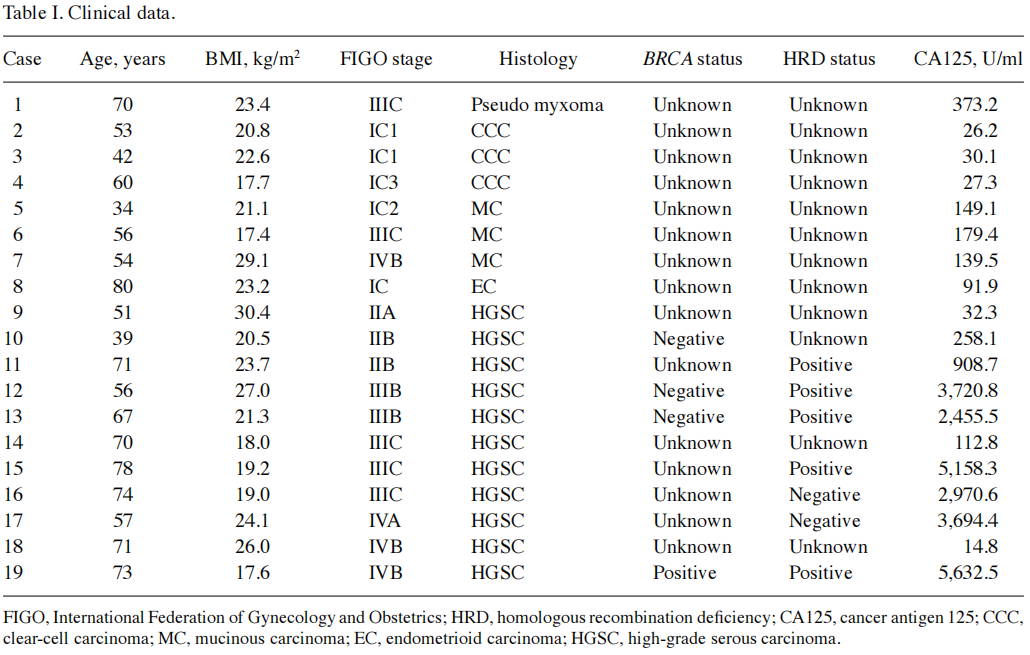
表I
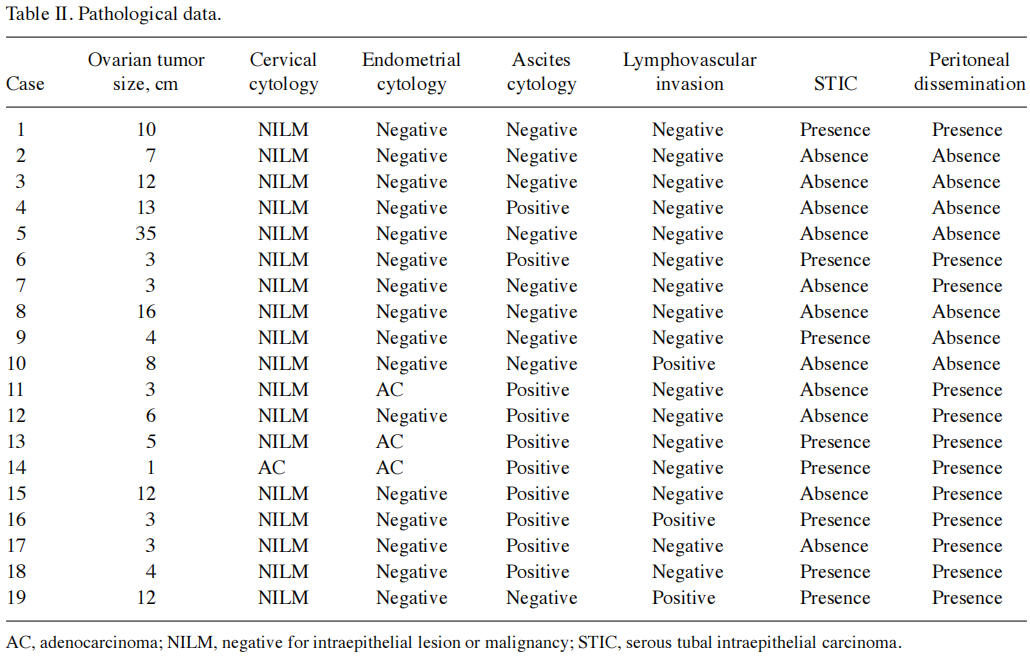
表II
在癌组织切片以及宫颈和子宫内膜LBC标本中检测到的致病性变异如图1所示。在8名患者的子宫内膜LBC标本和1名患者的宫颈LBC标本中,发现了与癌组织切片中检测到的相同的致病性变异。匹配基因的变异情况列于表III。检测到了以下致病性变异:PIK3CA(1例)、RB1(1例)和TP53(6例)。

图1
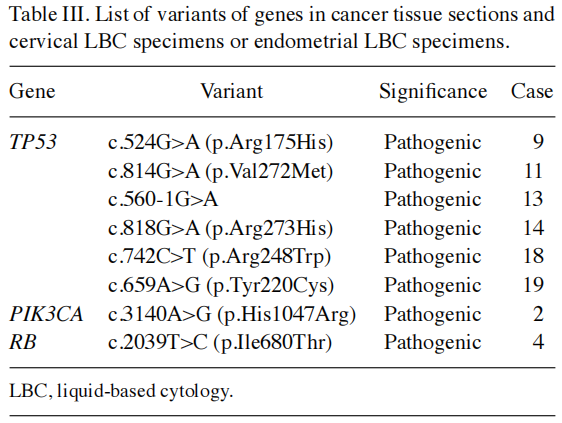
表III
术前诊断为卵巢癌的患者术前采集宫颈和子宫内膜LBC标本;然而,其中1名患者(病例14)的标本是在术前化疗后收集的,并且宫颈和子宫内膜细胞学检查显示存在腺癌。值得注意的是,在宫颈LBC标本中未发现致病性变异。在8名存在匹配致病性变异的患者中,有5名患者的宫颈和子宫内膜细胞学检查结果显示无恶性肿瘤。在LBC标本中具有匹配致病变异的8例患者中,有3例处于早期阶段(1C1、1C2或2A期)。
子宫内膜LBC标本与癌组织切片之间的基因分析一致性为42%。在HGSC病例中,一致性率为54.5%。在单因素分析中,未发现任何因素与癌组织切片和宫颈及子宫内膜LBC标本之间的一致性相关(表IV)。在对HGSC患者进行的单因素分析中,浆液性输卵管上皮内癌(STIC)的存在与癌组织切片和液基细胞学标本之间的一致性相关(表V)。
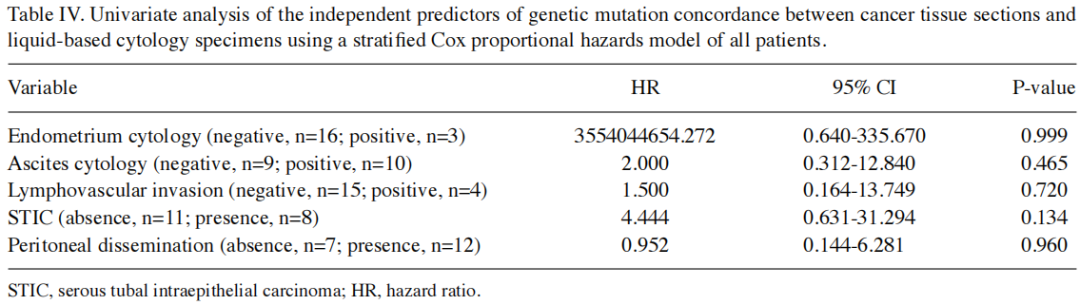
表IV
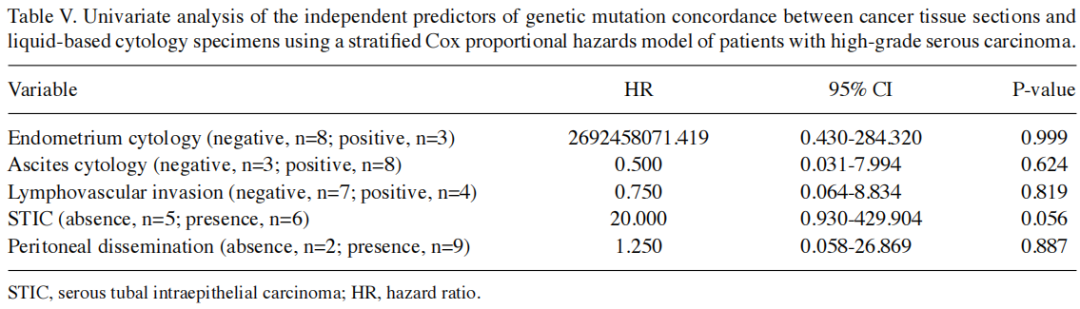
表V
讨 论
本研究表明,对宫颈和子宫内膜LBC样本进行的NGS分析显示,在42%的卵巢癌病例中检测到的基因突变与FFPE组织中的基因突变相似,其中包括宫颈和子宫内膜细胞学检查结果为阴性的病例以及早期病例。因此,对子宫内膜LBC样本进行的NGS分析可能是一种用于卵巢癌的有效筛查方法。
值得注意的是,已经开展了多项研究,使用来自宫颈和子宫内膜的LBC样本、子宫灌洗液、尿液和血液来进行卵巢癌的早期诊断。最近,NGS技术取得了显著进展,使得全面检测肿瘤组织DNA中的基因突变成为可能。FFPE组织通常用于NGS分析;然而,这些标本的质量在长期保存过程中会下降。因此,对于NGS分析而言,使用具有优异基因保存特性的酒精基细胞学标本更为合适。包括本研究在内的多项研究均报道,对子宫内膜癌患者的LBC标本进行NGS分析是有用的。作为一项初步实验,将卵巢癌细胞系(SKOV、OVTOKO)在作为细胞保存液的CelVerse TM中进行培养,并在4°C下冷藏保存,然后使用TaqMan®检测法计算长检测/短检测(L/S)比率。即使在保存约2年后,L/S比率仍高于0.2,这表明这些样本可以使用Ion AmpliSeq癌症热点检测Panel v2进行分析。
在日本,卵巢癌中胚系变异的比例约为18%,主要涉及的基因包括BRCA1、BRCA2、错配修复基因[MLH1、MLH2、MLH6和减数分裂后分离增加基因2]、RAD51旁系同源物D以及ATM基因。相比之下,据报道,TP53、PIC3CA、KRAS、ARID1A、CTNNB1、SMARCA4、BRCA1、BRCA2和ATR是卵巢癌中的驱动基因。
在本研究的19名患者中,有1名被诊断患有遗传性乳腺癌和卵巢癌(HBOC)。本研究中对基因组DNA的NGS分析未包括BRCA基因,而BRCA基因是与卵巢癌相关的最常见的胚系变异基因。因此,研究者仅检测了体细胞基因变异,而未检测胚系变异。关于体细胞基因变异,仅提取了TP53、PIC3CA、KRAS和CTNNB1基因,未检测到其他基因变异。在体细胞基因变异中,在所有HGSC病例中均检测到了TP53基因变异。由于HGSC起源于输卵管,据推测,由于输卵管中的浆液性癌病变,在子宫内膜中会检测到卵巢癌细胞。子宫灌洗导管已被用于检测可能从HGSC脱落的细胞中的肿瘤特异性TP53突变。在本研究中,HGSC的检出率为54.5%,高于其他组织学类型的检出率。由于HGSC患者的单因素分析显示STIC的存在与肿瘤组织切片和LBC标本的一致性相关,因此TP53也有望在早期病例中检测到,例如STIC病例。在两名被诊断患有低化疗敏感性CCC患者的LBC标本中检测到了基因突变。在手术前识别卵巢癌的组织学类型有助于确定治疗策略。
此外,本研究纳入了早期卵巢癌患者。局限性阶段的卵巢癌患者的5年生存率为93.2%,预后良好,开发一种用于卵巢癌早期诊断的方法将有助于改善预后。在本研究的6名早期患者中,5名患者的卵巢肿瘤大小为7-35厘米,而1名患者在临床随访期间被诊断为卵巢大小正常。超声检查和磁共振成像可用于诊断卵巢癌。然而,有2名无症状的晚期癌症患者是由其他科室诊断出来的。因此,需要建立用于早期检测卵巢癌的监测方法,尤其是对于如高级别浆液性癌这样的无症状病例。在本研究中,尽管宫颈和子宫内膜细胞学检查结果为阴性,但仍在3例病例中检测到了早期癌症。最近有报道称,血清微小核糖核酸(microRNA)分析可作为卵巢癌的一种早期诊断方法。这种方法对于二次筛查具有足够的准确性,但成本较高。因此,本研究提出的方法可能对高效的初步筛查有用。
本研究存在一些局限性。首先,这是一项回顾性研究,样本量较小。其次,仅纳入了被诊断患有卵巢癌的患者。因此,研究者评估了两例良性LBC患者,并没有在他们的宫颈和子宫内膜LBC标本中检测到任何基因突变。因此,在未来的研究中应评估无症状的卵巢癌患者。研究者认为本研究对于被认为发病率较高的遗传性乳腺癌和卵巢癌病例将是有用的,并且目前正在研究将本研究提出的方法应用于尚未接受降低风险的输卵管卵巢切除术的遗传性乳腺癌和卵巢癌患者。第三,宫颈和子宫内膜LBC分析检测卵巢癌的灵敏度为42%,较低。由于未纳入卵巢癌中的一些体细胞基因变异,研究者打算创建自己的基因检测Panel以提高检测率。此外,在从宫颈取样时,仅检测到1例(5%),即病例2,并且在该病例中,在子宫内膜中也检测到了突变。尽管仅进行子宫内膜细胞学检查可能足以进行检测,但通常仅进行宫颈细胞学检查来进行癌症筛查。目前,本研究结果表明,宫颈细胞学检查作为卵巢癌的筛查技术是不够的,但整合如DNA甲基化和循环肿瘤DNA等生物信息学方法可能会提高检测率。本研究作为该分析的基础数据可能具有重要意义。
总之,使用对宫颈和子宫内膜LBC标本进行的NGS分析检测卵巢癌的检出率为42%。研究结果还表明,卵巢癌有可能在早期被检测到。本研究的发现可作为一种无创筛查方法,用于检测与卵巢癌相关的体细胞突变并对卵巢癌进行分类。
参考文献:
Kubo-Kaneda M, Kondo E, Nimura R, et al. Analysis of endometrial liquid‑based cytology samples to detect somatic mutations and classify ovarian cancer. Oncol Lett. 2025;29(3):119. Published 2025 Jan 7. doi:10.3892/ol.2025.14866



