罕见病例:颠覆认知!这样的多结磨玻璃结节居然不是癌?我怀疑病理错了!
时间:2025-02-28 12:20:58 热度:37.1℃ 作者:网络
前言:查出肺结节,病理是金标准,病理有没有可能错?虽然我们不能去怀疑病理结果,但从一些迹象仍可以得出确实是有可能错误的。比如:1、对于细支气管腺瘤,它被定义为源于细支气管黏膜上皮的肺良性肿瘤 。BA不仅存在着较高比例的BRAF V600E、KRAS和少见类型为主的表皮生长因子受体(EGFR)基因突变,而且组织学上可出现纤毛细胞性的微乳头、沿肺泡壁的跳跃式生长、肺泡间隔增宽而形成腺腔结构以及肺泡壁断裂后充满黏液的黏液池(湖),非常容易与浸润性黏液腺癌和高分化腺泡型腺癌混淆。特别是在快速冷冻切片诊断中很难看到(清)纤毛的存在,或在缺少纤毛和黏液细胞的远端型病例中,很容易做出"癌"的诊断。乳头状的生长方式难以与浸润性粘液腺癌、腺泡型腺癌或含有微乳头成分的腺癌相鉴别。在常规病理也需要与浸润性黏液腺癌和具有微乳头成分的腺癌相鉴别。2、安徽医科大学附属肿瘤中心的李昌振医师,国家自然科学基金项目中,对多例肿瘤患者进行了病理会诊,所有病理均送至复旦大学肿瘤医院进行会诊,并总结了一些病理诊断与临床诊断不一致的原因。结果如下:(1)1226例( 96. 2% ) 患者获得病理诊断,49 例( 3. 8% ) 患者未获得病理诊断。(2)其中取得病理的患者会诊,与原病理诊断一致性如下:完全一致 占 69. 8%、部分一致占 22. 3%、不一致 占 7. 9%。也就是说良恶性判断大致一致,但是肿瘤分类、分型与原病理诊断不完全一致的有超过20%。完全推翻原病理诊断的也达近8%。其实也能理解,因为病理也是人看的,只要是存在人主观上的判断,就会由于认知水平、理解能力、病理镜下所见不够典型或模棱两可等原因,导致不同医生的判断不一样。今天分享的病例是个极特别的病例:结友做过手术,切除了右中叶多发磨玻璃结节,影像上看是像磨玻璃肺癌的,但病理报告示良性,关键是他右上叶还有其他磨玻璃结节,而且随访进展!难道也是良性的?还是原来的病理不对?
病史信息:
基本信息:
女性, 49岁。
疾病描述:
2024年10月单位体检右上结节8毫米,看了以前术后的复查,在术后半年时已经有发现,2023年7月查体报的4毫米,没引起重视。隔了15个月查体8毫米。看了医生说观察一段时间,隔了三个月即2025年1月复查是1公分(不是同一家医院ct)。因为多发结节,所以请主任看看能否消融。术前术后都咳嗽严重,咳嗽原因吃了咸的东西齁住了。患者曾于2021年5月肺中叶切除,病理良性 。
希望获得的帮助:
请看下结节现在处于什么阶段,怎么处理,因为多发。做过一次手术,对手术产生极大恐惧感,不是一般的遭罪。极度焦虑中,身体急剧消瘦!
影像展示与分析:
我们先来看2025年1月复查时说的右上1厘米病灶以及其他结节的情况:
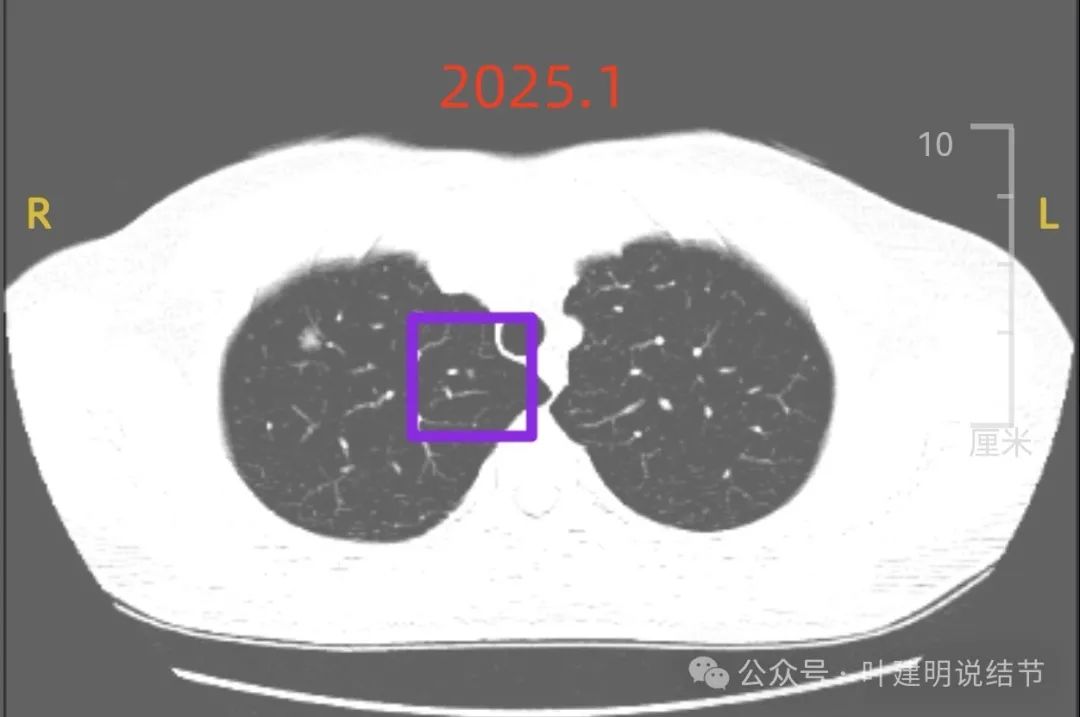
病灶A:右上叶近纵隔侧微小偏实性结节,缺乏膨胀感,轮廓较清。
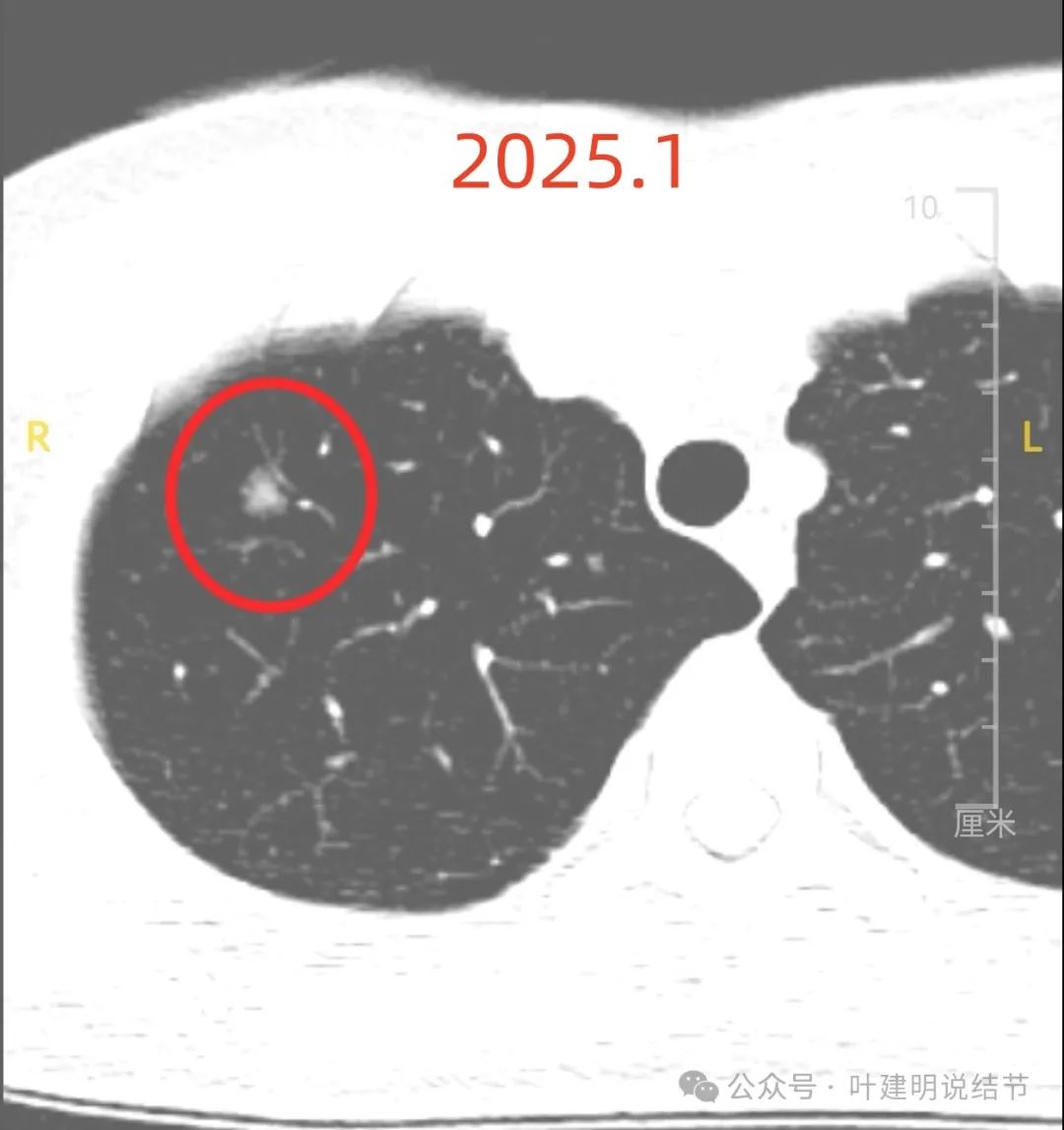
病灶B:右上叶主病灶,混合密度,表面不平毛糙,血管贴边,灶内密度杂乱,有浅分叶,是像早期肺癌的影像表现的,而且从影像上看,至少是微浸润性腺癌,甚至可能以浸润性腺癌可能性更大。
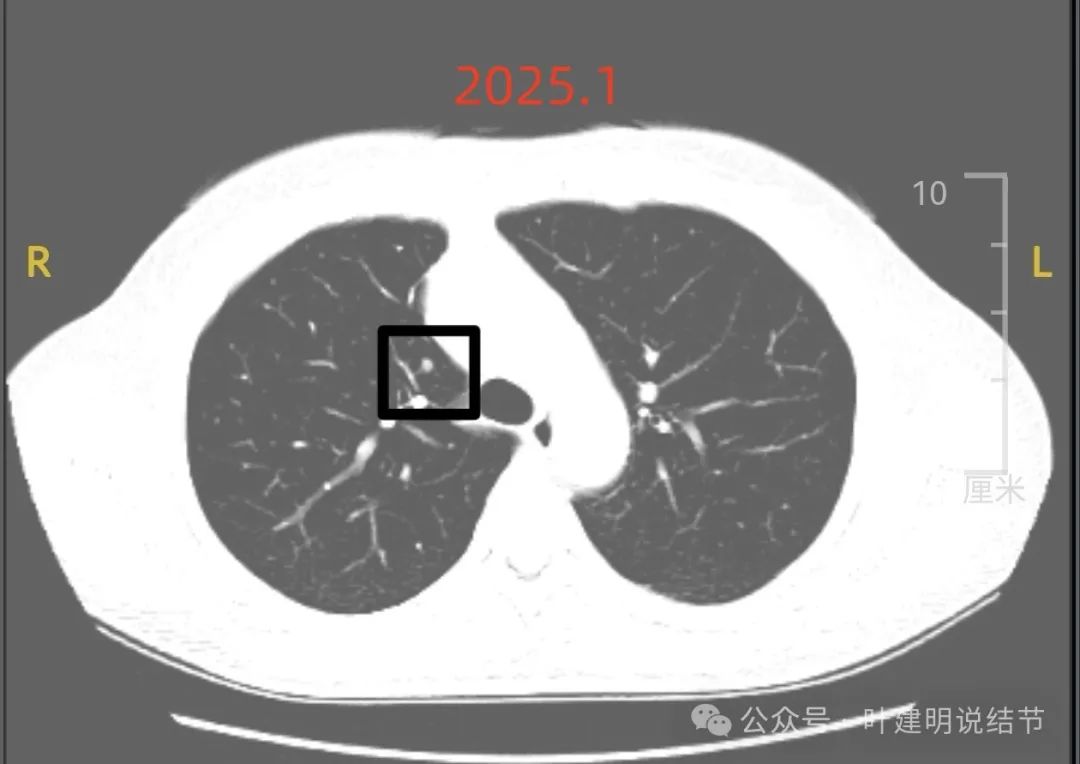
病灶C:右上叶近纵隔侧距离肺门近点的位置另有实性小结节,密度高,膨胀感不明显,边界清,考虑良性可能性大些。
再看2021年5月右中叶手术前这几处有没有异常以及与现在的差别:
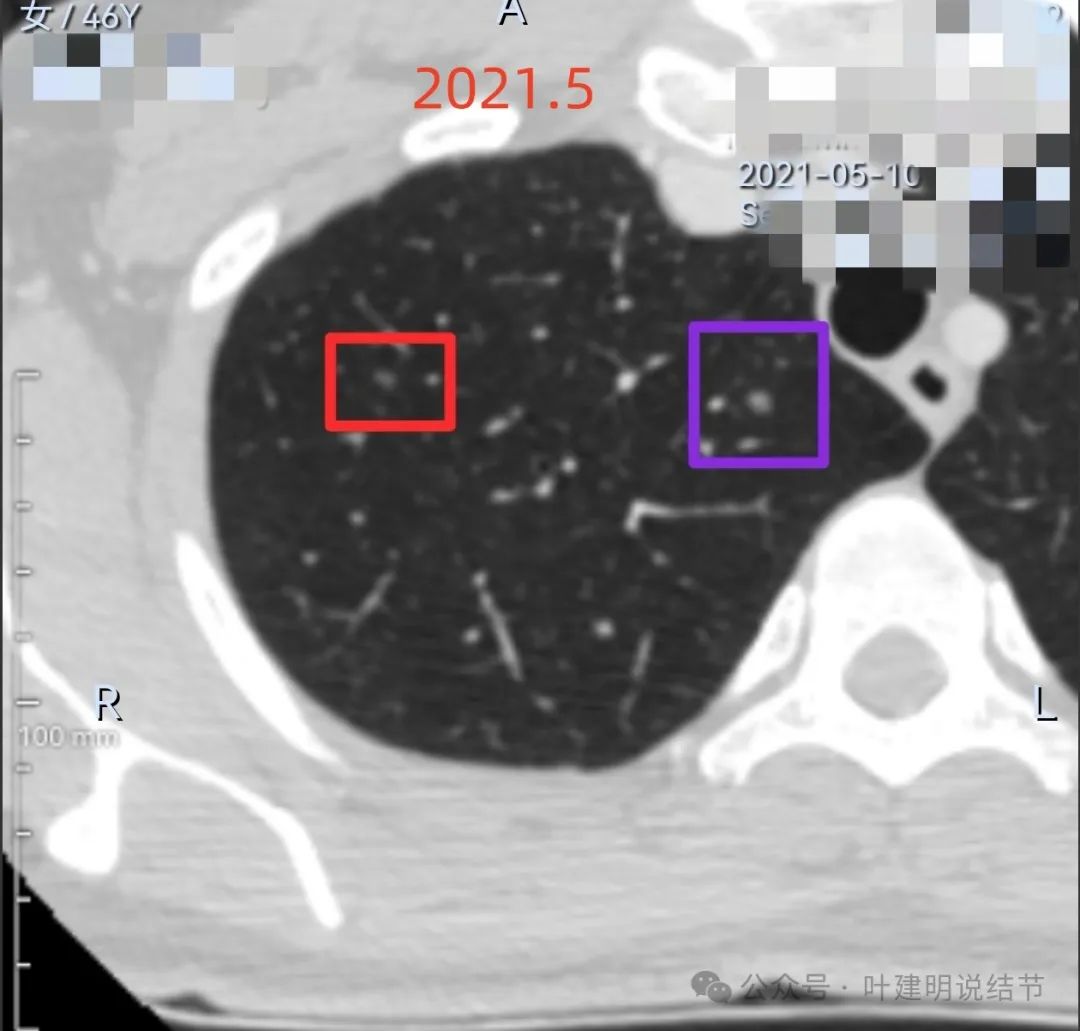
病灶A与2025年1月时相仿,没有进展,反而或许是小了点去。但病灶B当时也有,约3-4毫米许,磨玻璃偏高点密度,轮廓清,当时看不出或不能判断为恶性。
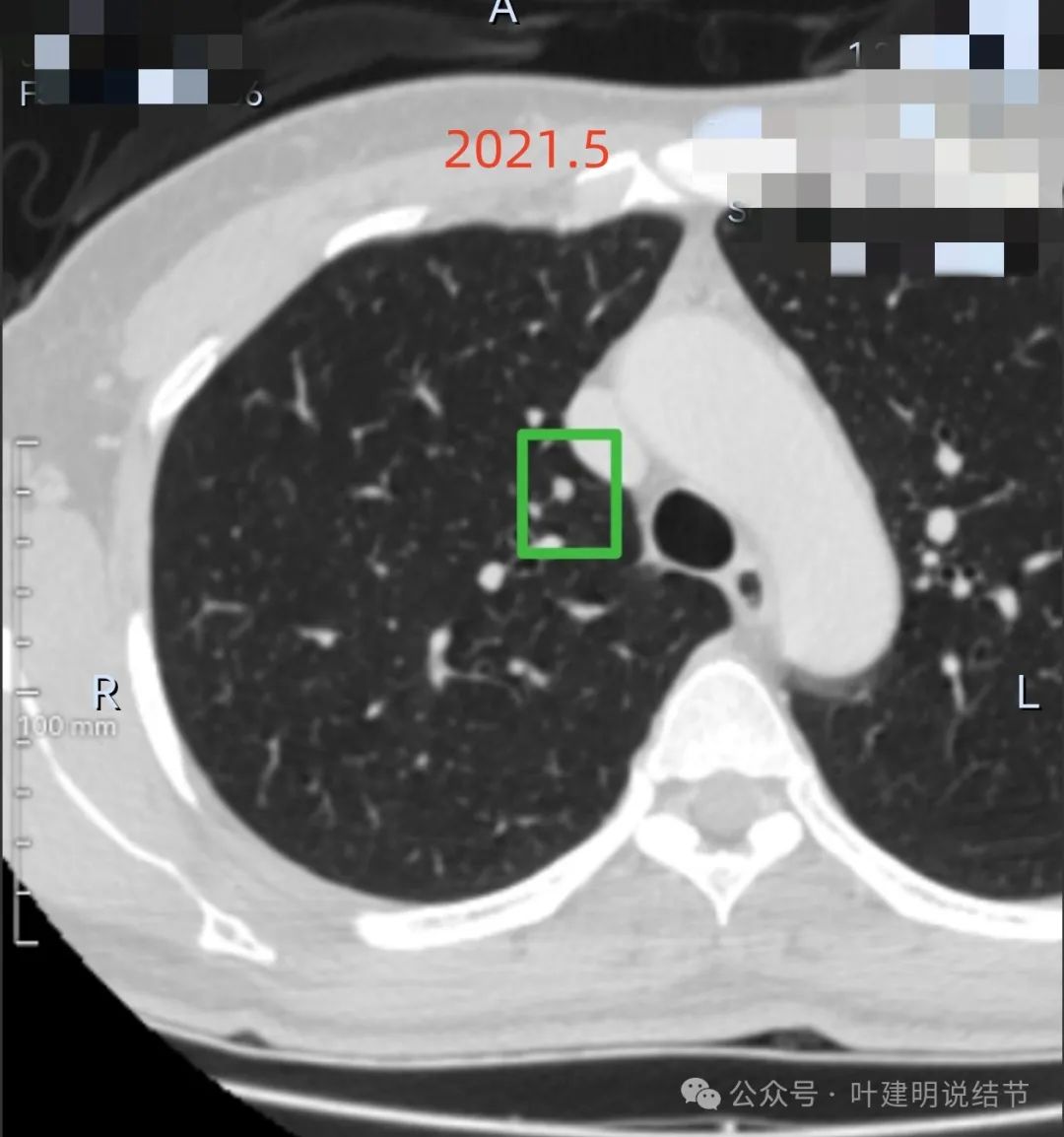
病灶C与2025年1月的几乎没有任何变化,考虑肺内淋巴结可能性大。
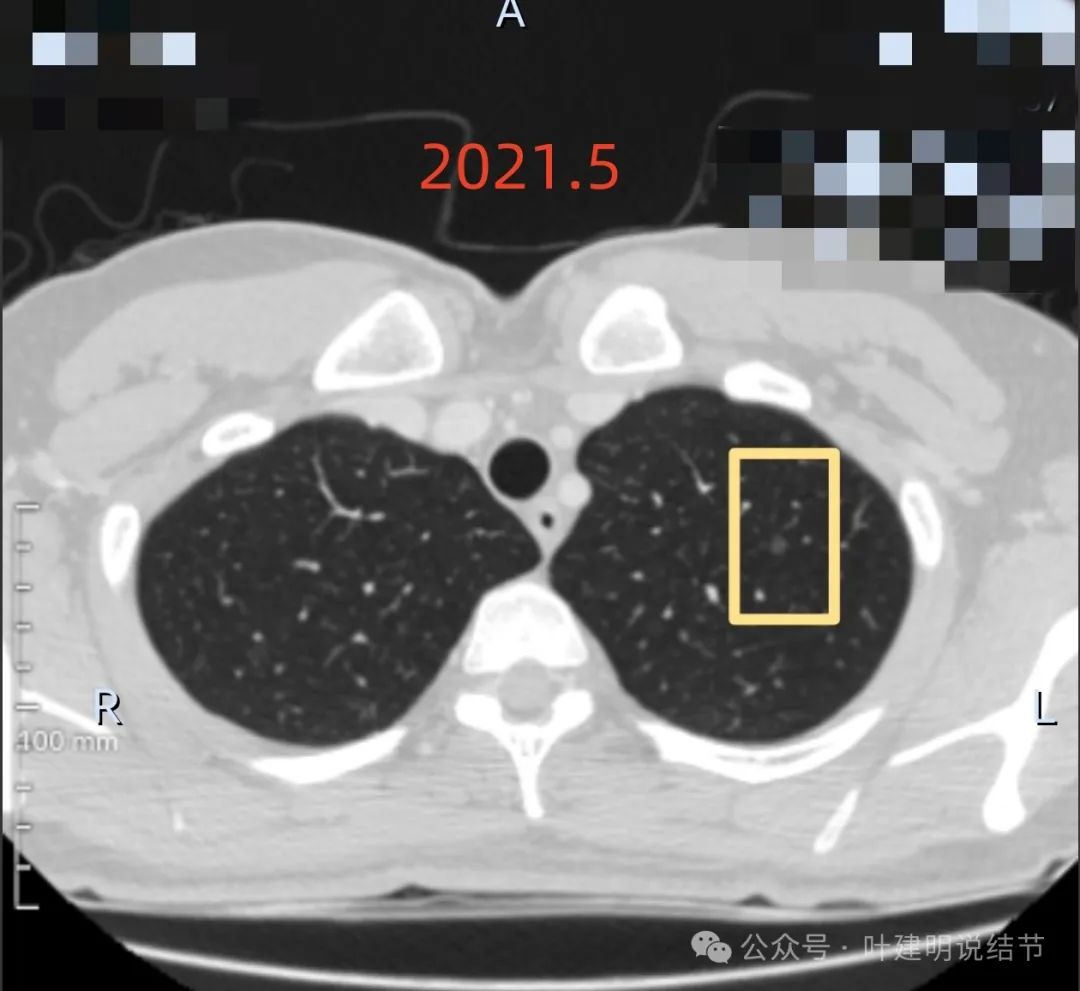
当时左上叶也有微小磨玻璃结节,轮廓与边界清,像肺泡上皮增生或不典型增生。
再看中叶已经被切除并病理证实良性的病灶:
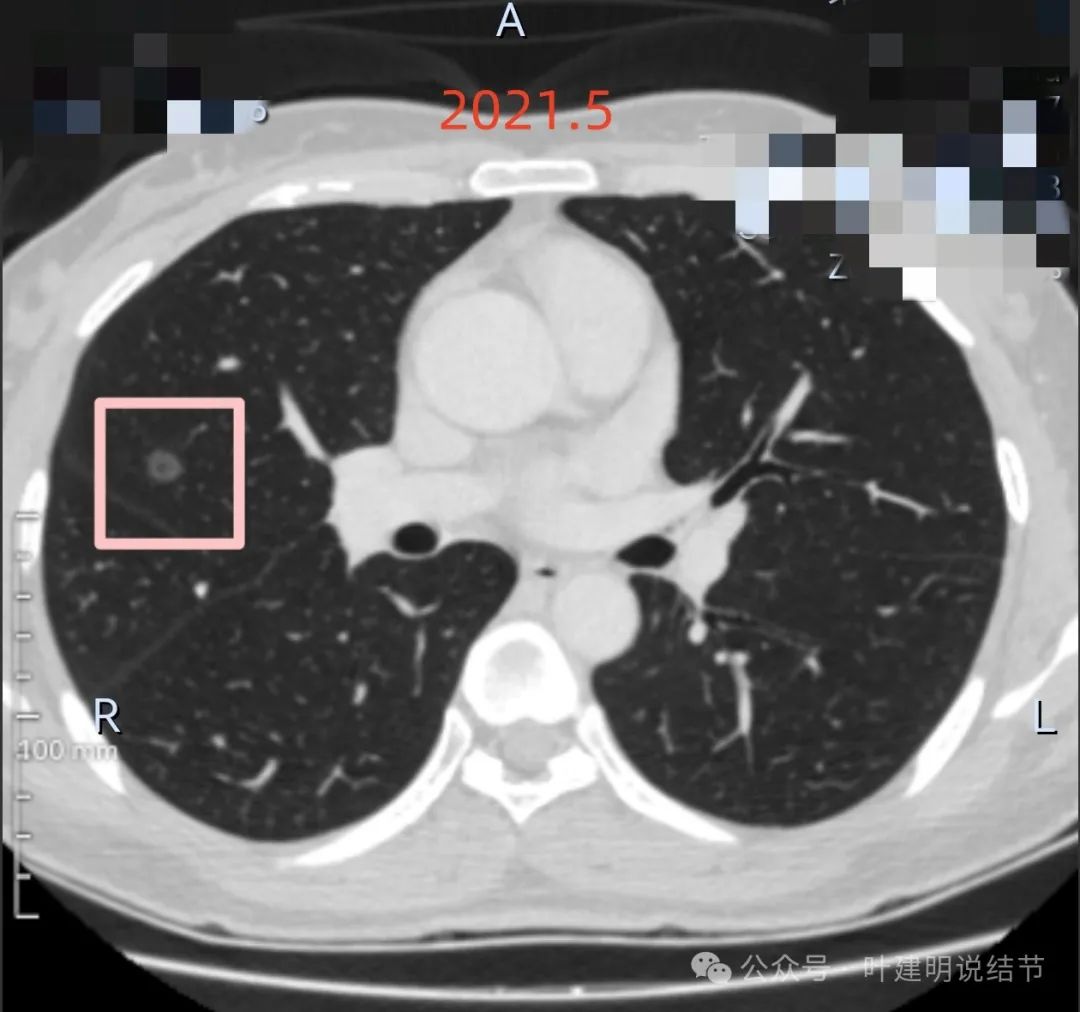
右中叶病灶1:磨玻璃密度,轮廓清楚伴中间小空泡征,整体轮廓与边界清,且边缘显毛糙,灶内密度稍不均,但没有明显实性成分。
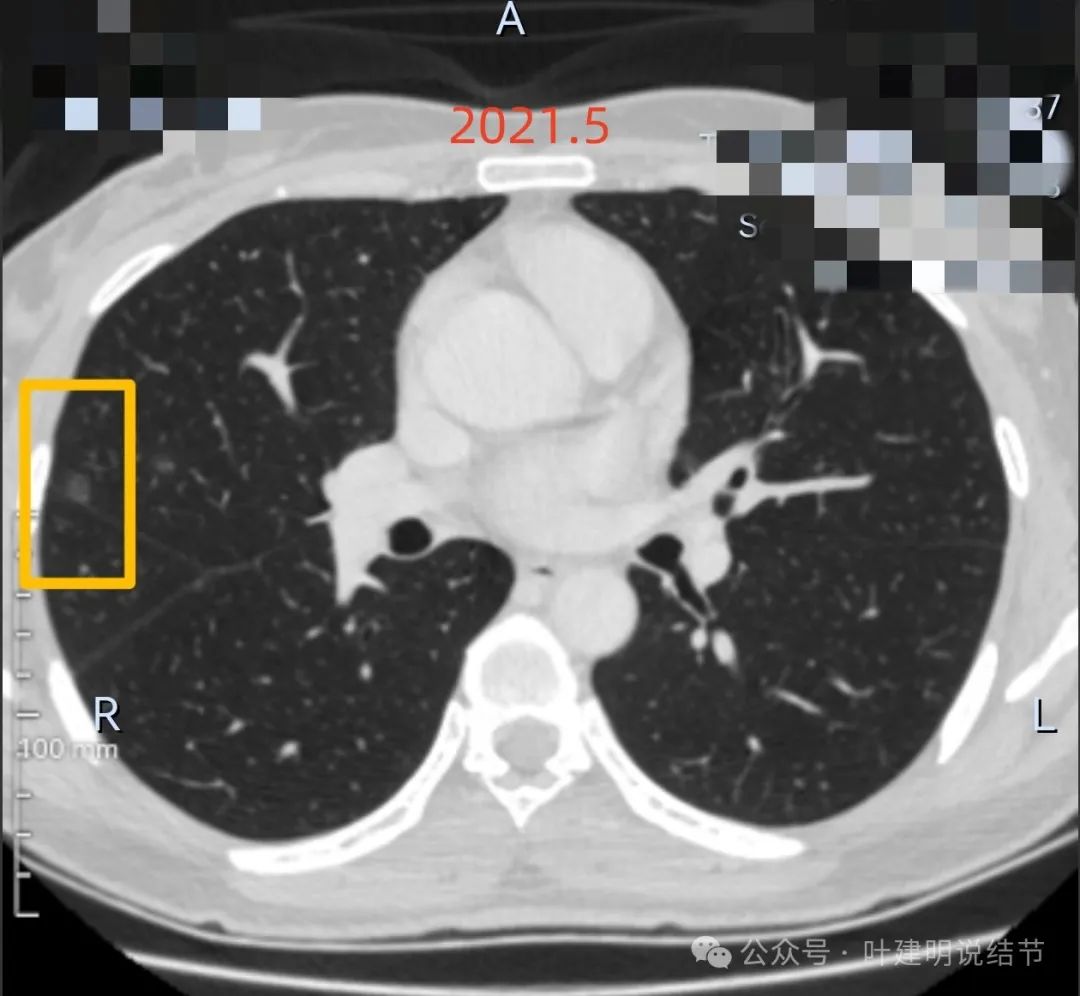
右中叶病灶2:右中叶贴着叶间裂的淡磨玻璃结节,轮廓稍显模糊,密度淡,没有胸膜牵拉,此灶不如病灶1典型像恶性。
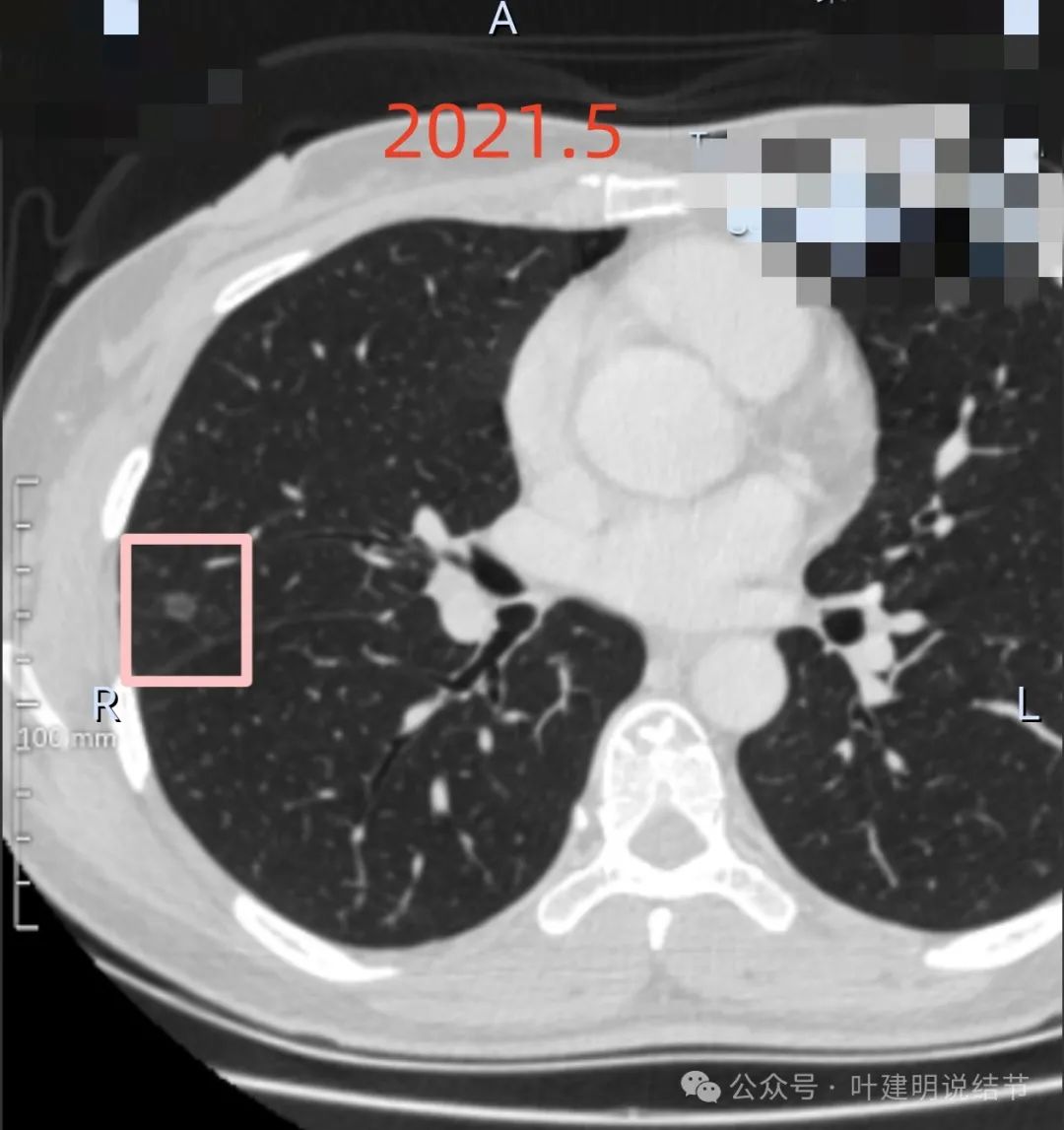
右中叶病灶3:此灶也是磨玻璃密度伴空泡征,表面有短细毛刺,整体轮廓与边界清,符合恶性磨玻璃结节的表现些。
我的意见:
红色的是这次的,对比之前手术前的,这个病灶有明显增大进展,而且表面毛糙,内部密度欠均匀,如果从影像来看是要考虑微浸润性腺癌的。但奇怪的是,术前中叶的其他病灶也是像恶性的,磨玻璃密度,整体轮廓清楚,那还有空泡。病理怎么会是良性的呢?我觉得病理最好能会诊下。如果只看术前的,粉色的像原位癌,黄色的像不典型增生,绿色的密度过高像良性,紫色的微浸润性腺癌可能性大,要么慢性炎倒也可能。可你说之前手术病理不是恶性,那现在右上的也就也可能不是恶性。由于影像像恶性,病理不是恶性,这影响到右上进展的这个现在的病灶的性质判断。我的想法是:1、原来的手术标本最好能病理会诊一下(因为从影像看就像恶性的,当然预后是一样的,即便恶性也是切了就是治愈);2、可以考虑4~6个月再随访对比,如果继续进展或者呈现更加典型的恶性特征,那还是得干预;3、还有一种可能是细支气管腺瘤。另外再回复:紫色这个几年来没有进展,不像恶性。旁边还有黑色这处,密度过高,边缘较光,考虑淋巴结可能。我觉得只局部切了红色的就可以。意见供参考!
感悟:
今天这个病例颠覆了我对磨玻璃结节的认知,因为影像如此典型像恶性结节的病理居然说是良性!但有两点疑问:1、病理会不会错误:按前面的分析,这是可能的,因为是人来判断的,就可能判断不准确;2、取材有没有问题:若黄色病灶确实不是恶性,但医生只取了这处,没有取粉色的两处有没有可能?也有可能的,因为病理的描述只说了一处,0.8厘米,按理说应该三处均取材并有病理诊断结果的。当然这种密度的结节,病理报良性与报恶性都不影响预后,都是切了就是治愈,也不必术后辅助治疗。但现在右肺上叶病灶B随访增大进展,判断它的性质却是与中叶病灶的性质相关的。因为我一直认为,致病的因素在同一机体上是一样的。如果原来切掉的中叶多发病灶是炎性,那么就说明曾经存在感染性因素,右上病灶也是炎性的概率就大些;如果当时中叶病灶是早期肺癌,那么致发生磨玻璃肺癌的机体内部因素是存在的且一致的,右肺上叶病灶也是早期肺癌的概率就大了。这是影像以外要考虑的因素之一。综合来看,我相信是病理取材不到位可能性更大,实在看不出粉色结节不是肺癌的任何影像特征。当然如果是这样,病理会诊也没用,肿瘤本身的组织都不在了,蜡块里的本来就并不是肿瘤。那就抛开中叶单纯按目前的影像以及随访进展来考虑病灶B吧!


