重症医学科的血小板减少症:诊断和管理
时间:2025-03-16 12:11:46 热度:37.1℃ 作者:网络
核心内容
定义与流行病学
定义:血小板计数 <150×10⁹/L,或较基线下降30-50%(即使仍>150×10⁹/L)。
发生率:ICU患者中发生率为12-77%,大型国际队列研究(PLOT-ICU)显示总体发生率为43.2%(基线占23.4%,ICU获得性占19.8%)。
危险因素:脓毒症(尤其是脓毒性休克,严重血小板减少的OR=6.90)、血液肿瘤、肝病、高疾病严重程度评分。
病因与诊断
临床背景(如血液肿瘤、肝硬化、妊娠相关血栓性微血管病);
实验室检查(外周血涂片、ADAMTS13活性、补体通路分析、骨髓穿刺等)。
外周消耗(脓毒症相关凝血病、弥散性血管内凝血[DIC]、创伤性出血、药物诱导);
生成减少(骨髓抑制、维生素B9/B12缺乏、化疗后)。
机制:
诊断流程(表1):

假性血小板减少:EDTA抗凝剂诱导的聚集需通过枸橼酸样本复检。
预后与出血风险
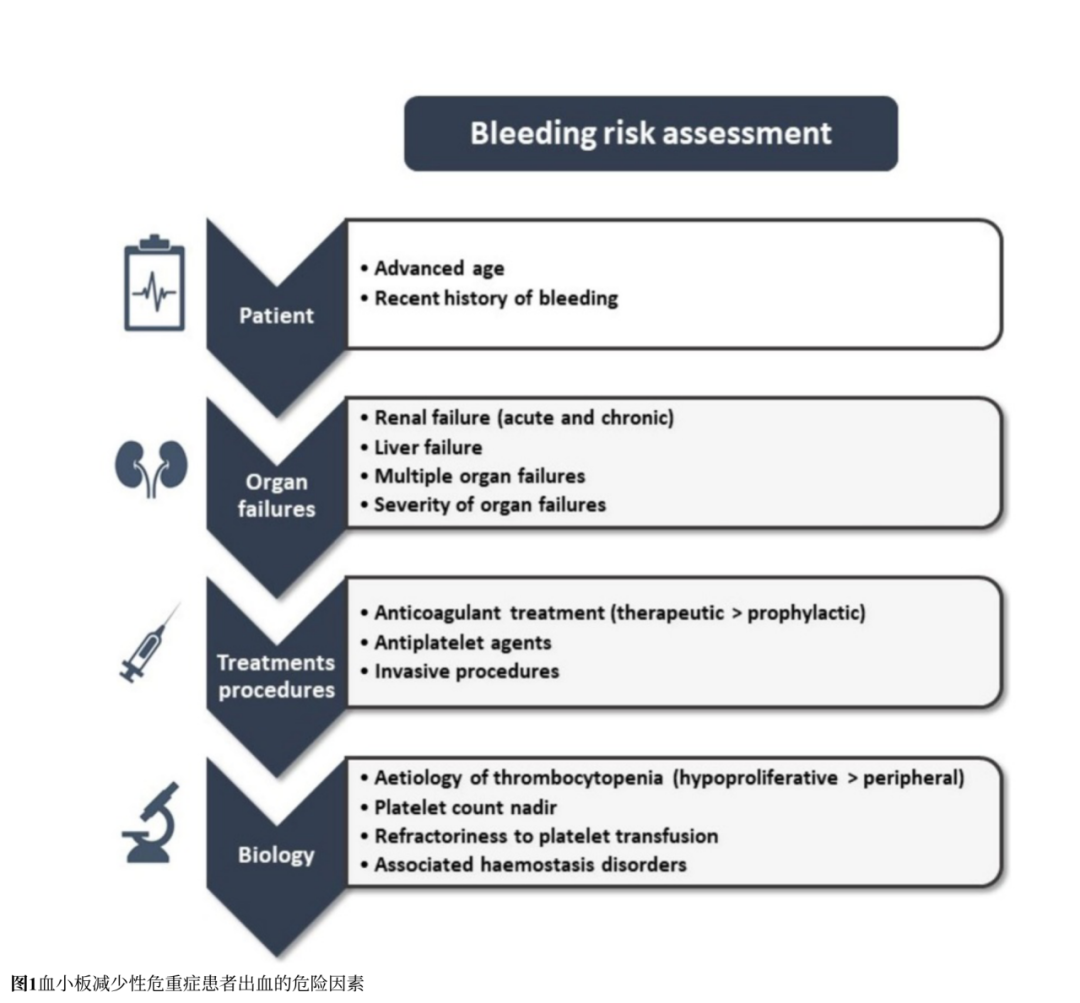
患者因素:高龄、近期出血史
器官衰竭:肾衰竭(因尿毒症影响血小板功能)、肝衰竭;
治疗与操作:抗凝/抗血小板药物、侵入性操作;
生物学因素:血小板生成减少(如血液肿瘤)风险高于外周消耗。
预后:血小板减少与死亡率升高相关,尤其是严重血小板减少(<50×10⁹/L)。
出血风险因素(图1):
血小板输注策略
输注后增量不足(50-75%患者CCI<7);
免疫因素(HLA/HPA抗体)与非免疫因素(脾亢、DIC)导致的难治性输注。
预防性输注:血小板<10×10⁹/L(无出血风险因素)或<20×10⁹/L(存在发热、感染等风险);
侵入性操作前:腰穿(≥50×10⁹/L)、硬膜外麻醉(≥80×10⁹/L)、神经外科手术(≥100×10⁹/L);
治疗性输注:活动性出血(≥50×10⁹/L)、颅内出血(≥100×10⁹/L)。
适应症(表2):


