BCMA CAR-T治疗CNS受累MM安全但PFS较短,需要额外治疗
时间:2025-03-05 12:10:54 热度:37.1℃ 作者:网络
CNS MM CAR-T
BCMA CAR-T细胞疗法是复发或难治性多发性骨髓瘤(RRMM)的治疗突破,但相关研究一般都排除伴中枢神经系统(CNS)受累的患者,临床实践中由于担心增加神经毒性,相关经验也极为有限。事实上,近些年多项回顾性研究证实CD19 CAR-T治疗伴CNS受累的淋巴瘤安全可行,且CAR阳性T细胞可穿透血脑屏障进入CSF。
考虑到CNS MM患者迫切需要新的治疗方法,并且其他CAR-T产品在B细胞恶性肿瘤中似乎有足够的证据表明CAR-T细胞可以迁移到CSF并发挥抗肿瘤活性,学者开展了一项多中心回顾性研究,以研究BCMA CAR-T治疗CNS MM的安全性和有效性,也是首次在伴CNS受累MM中评估CAR-T。近日发表于《Blood Advances》,通讯作者为MD安德森癌症中心Krina Patel教授。

研究结果
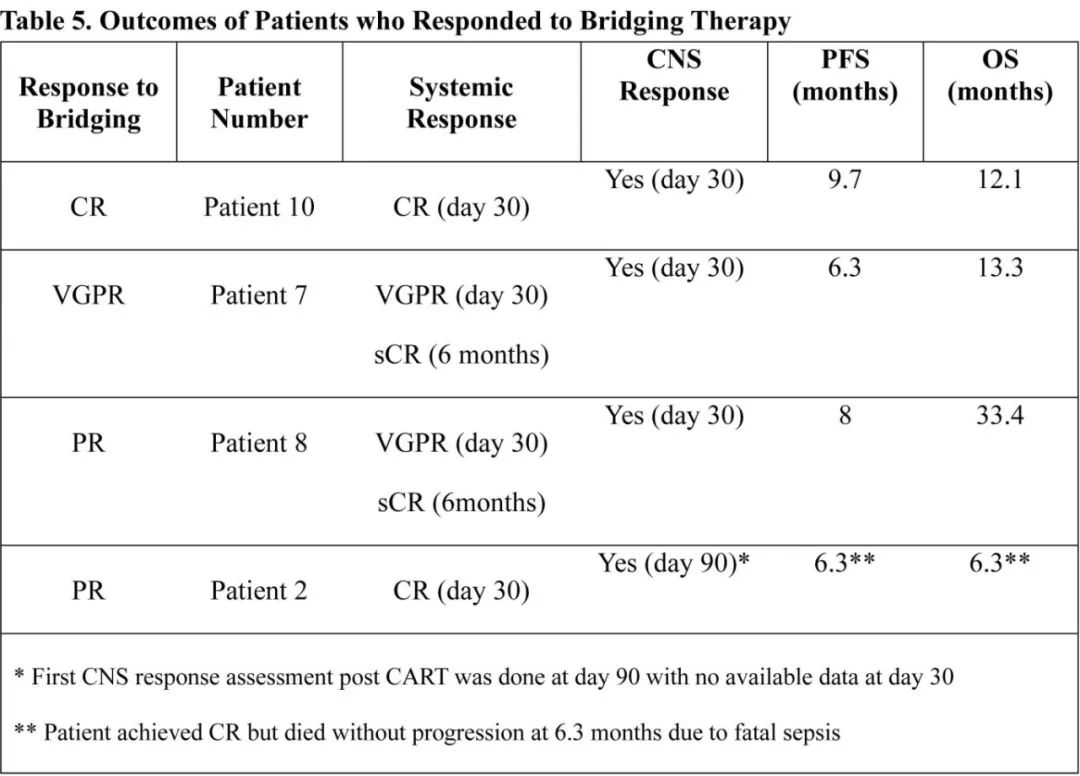
共10例接受ide-cel(n=6)或cilta-cel(n=4)治疗的患者纳入分析,中位58岁,40%为细胞遗传学高危,既往中位治疗6线,80%为三类难治,70%为五类难治,30%接受过抗BCMA治疗。患者在MRI(100%) 和/或CSF(40%)有明显的脑/颅神经和/或脊髓受累/软脑膜受累。50%的患者从CNS诊断到CAR-T的时间≤60天,30%的患者为>300天,20%的患者在CAR-T输注后14天内诊断并接受CAR-T后放疗。7例(70%)在桥接期间以放疗、鞘内化疗和手术的不同组合形式接受CNS治疗。
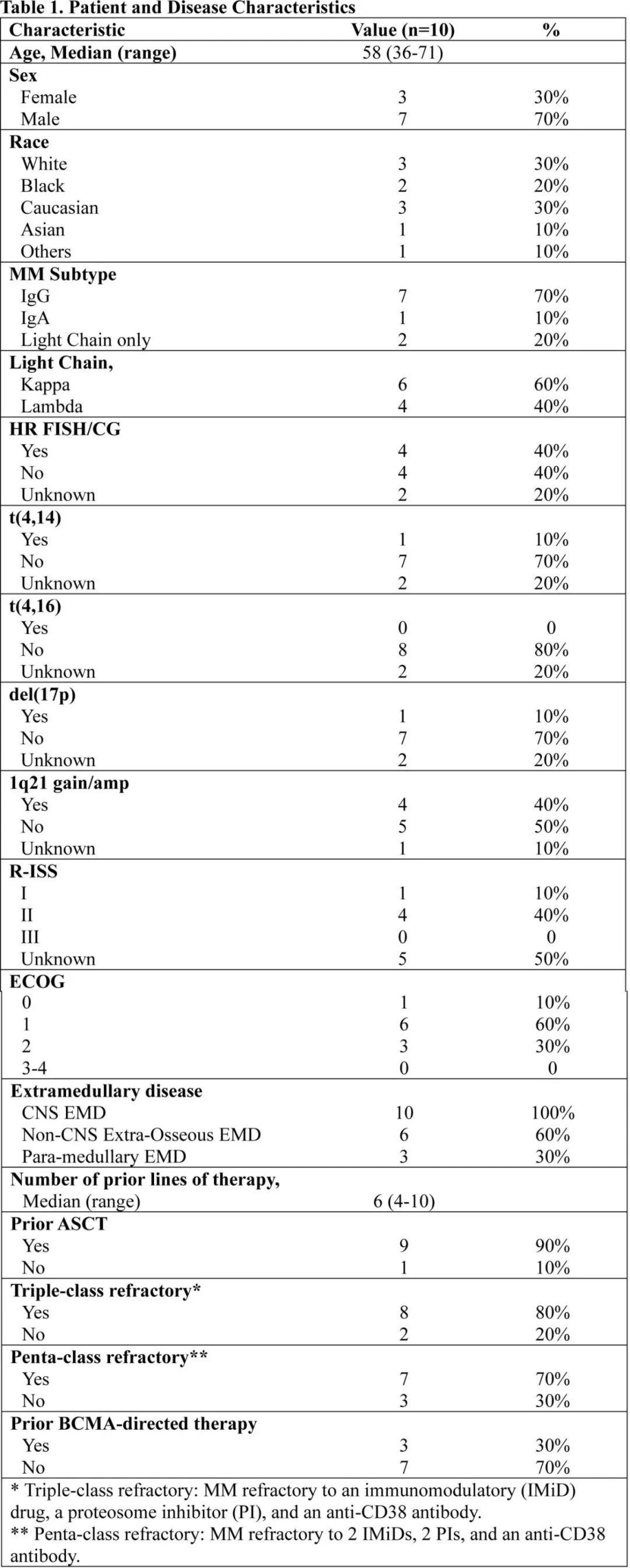
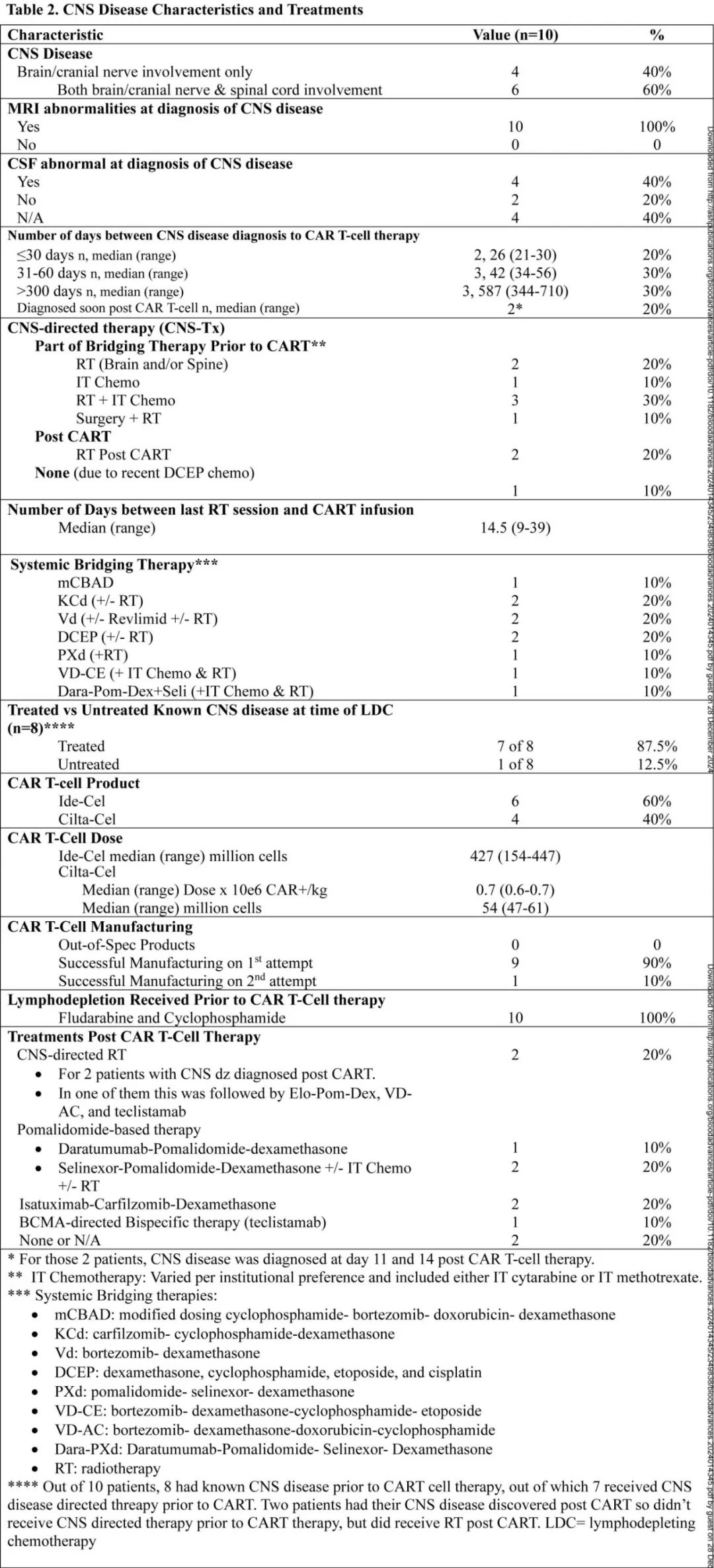
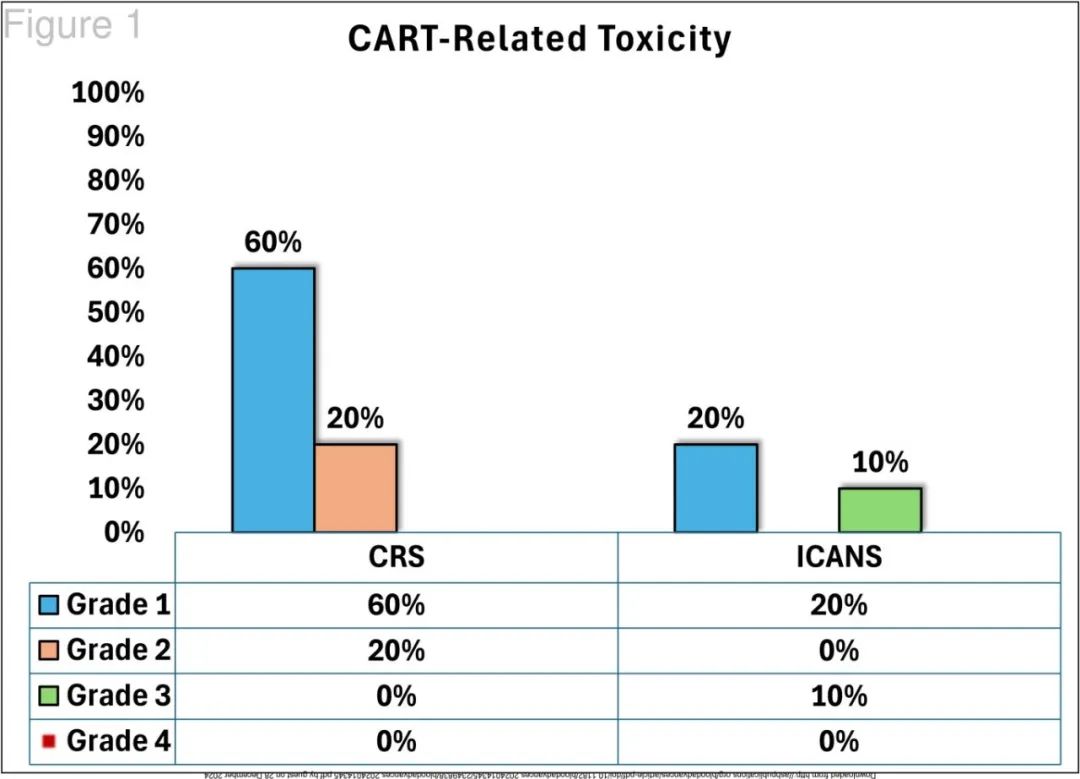
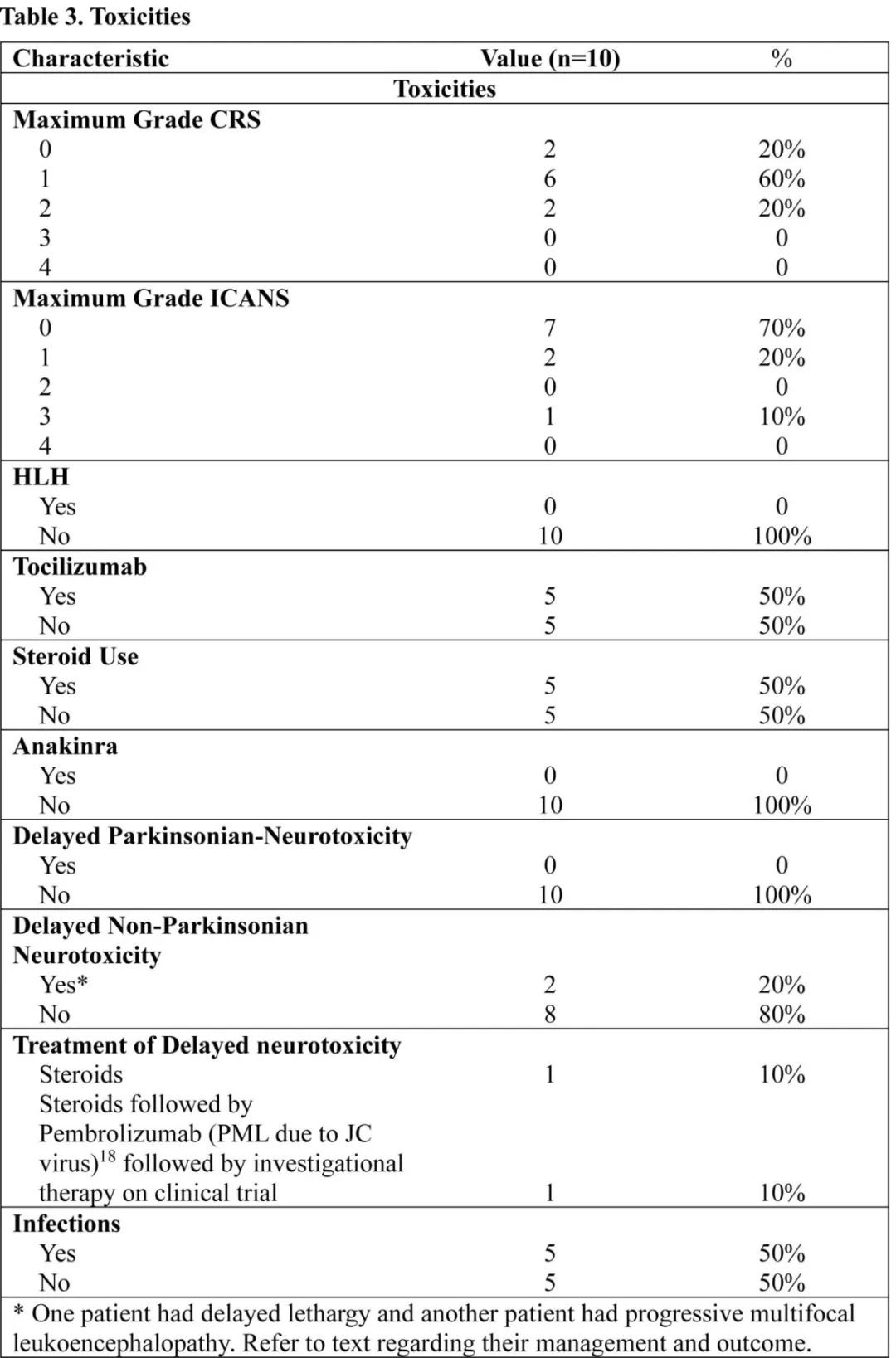
未发生过量毒性:80%发生1-2级CRS无≥3级CRS;20%发生1级ICANS,10%发生3级ICANS,无4级ICANS。两例患者出现迟发性但可治疗的神经毒性(迟发性嗜睡和JC病毒引起的进行性多灶性脑白质病,分别给予类固醇和类固醇+帕博利珠单抗治疗),无帕金森副的报道。60天时60%的患者发生不同程度的血细胞减少:3例(30%)ANC<1000 /μL,2例(20%)HB<8g/dL,4例(40%)血小板<50000/μL;但无需干细胞boost。50%发生感染,均成功控制。
桥接治疗后3例为进展、3例为稳定、2例为PR、1例为VGPR、1例为CR。CAR-T回输后最佳总缓解率为80%,≥VGPR为70%,CNS缓解率为100%,90天MRD阴性率为40%。
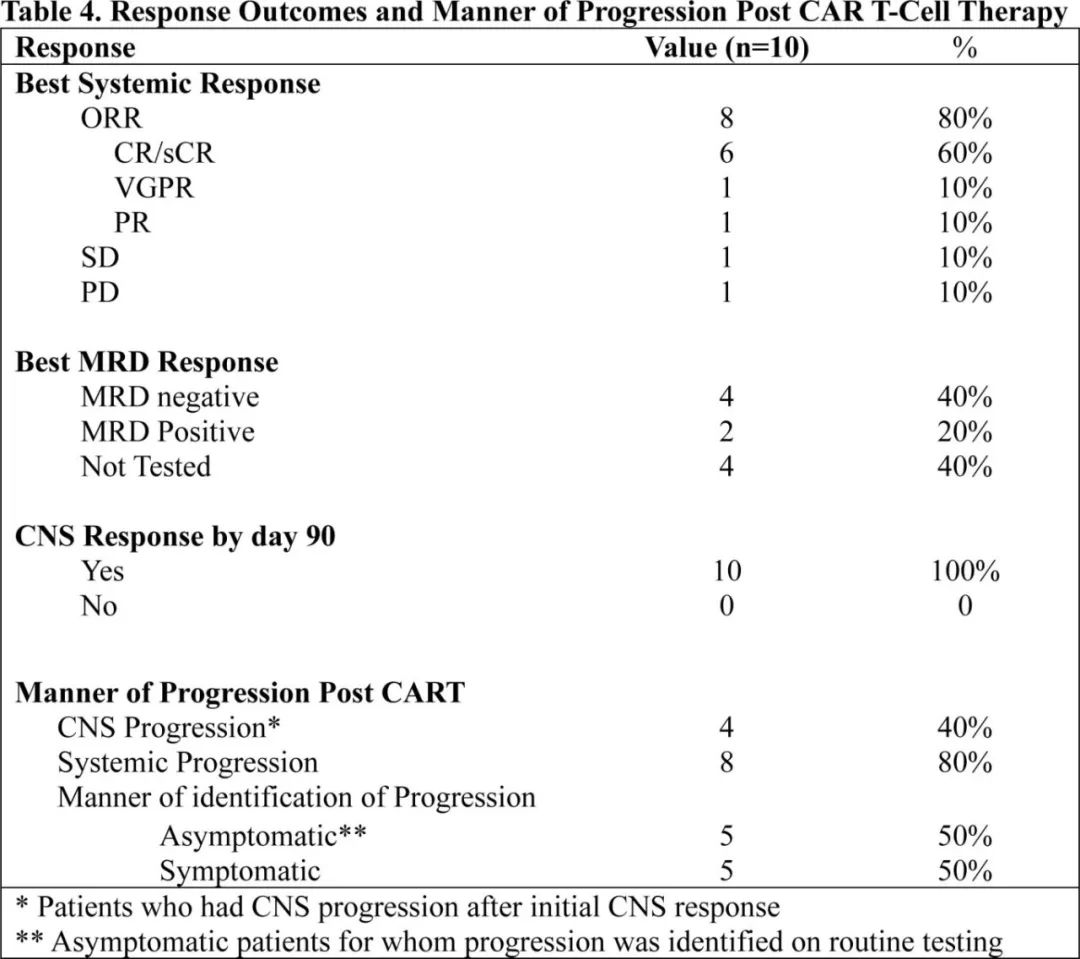
对于CAR-T前诊断的CNS骨髓瘤患者(n=8),中位随访381天,中位OS和PFS分别为13.3个月和6.3个月;对于整个队列,因为CAR-T后诊断的2例CNS患者无法评估PFS,因此整体患者未分析PFS,OS为13.5个月。CAR-T后80%发生系统复发,40%为CNS复发。
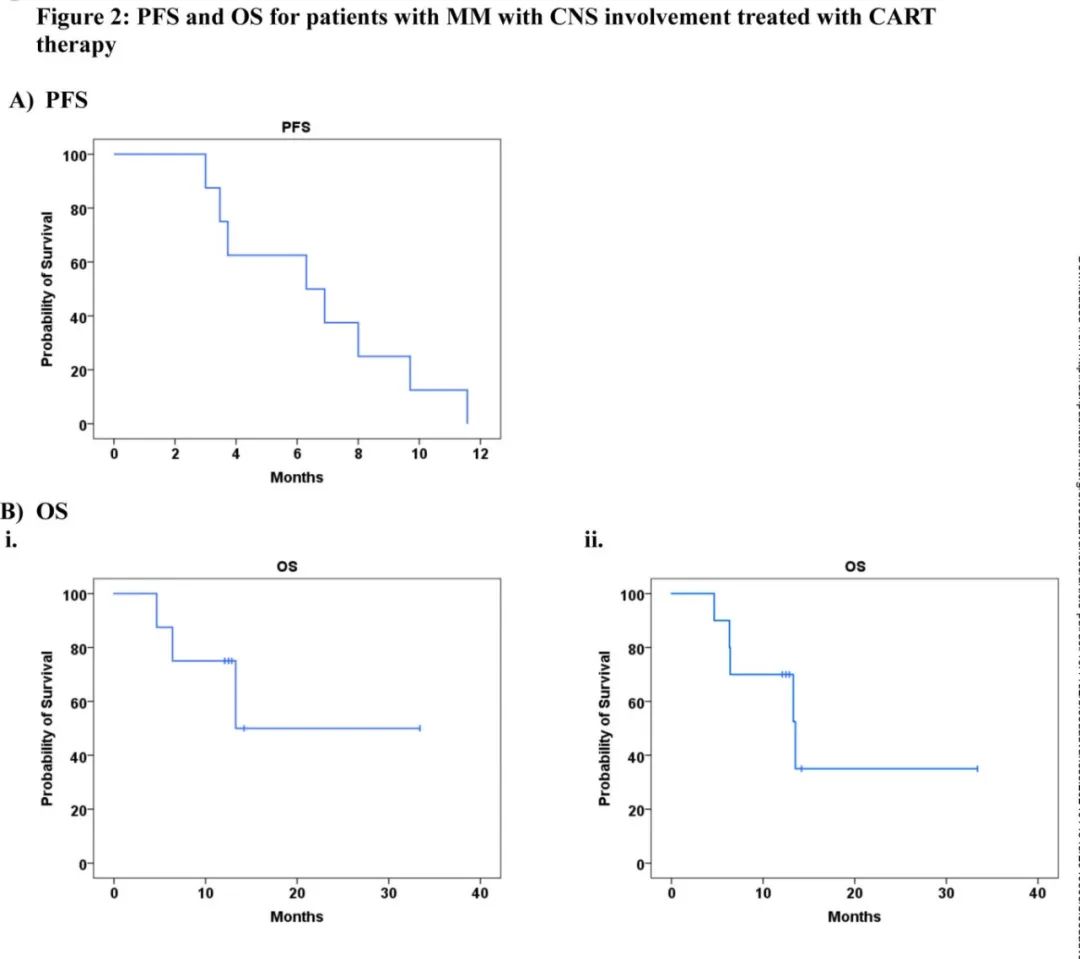
在4例对桥接治疗有反应的患者中观察到最佳结局,均获得CR且CNS缓解,OS也较长,表明优化CAR-T前治疗可能是改善结局的关键。
总结
该研究表明,在CNS受累MM患者中进行CAR-T治疗安全可行,在高危患者中进行CAR-T治疗前CNS筛查是有必要的,以便在桥接期间进行CNS治疗。此外优化桥接疗法可能是改善CAR-T细胞治疗后预后的关键。初始反应良好但PFS相对较短,提示应考虑CAR-T后的维持治疗。还需要更大规模的研究来证实该研究的结果。
参考文献
Mahmoud R. Gaballa, Omar Castaneda Puglianini, Adam D. Cohen, Dan T Vogl, Alfred Chung, Christopher J Ferreri, Peter M Voorhees, Doris K Hansen, Krina K. Patel; BCMA-directed CAR T-cell Therapy in patients with multiple myeloma and CNS involvement. Blood Adv 2024; bloodadvances.2024014345. doi: https://doi.org/10.1182/bloodadvances.2024014345


