肿瘤、自免新靶点:NKG2D介绍
时间:2025-02-03 12:09:10 热度:37.1℃ 作者:网络
自然杀伤 (NK) 细胞和 T 细胞是先天和适应性免疫细胞的重要类型。NK 细胞和 T 细胞对病原体和肿瘤的反应受其细胞表面表达的各种受体的信号调节,这些信号可以启动、增强或抑制效应细胞功能。NK 细胞主要由其表面的激活和抑制受体决定。大多数 NK 受体也在 CD8+ 和 CD4+ T 细胞上表达。因此,NK 细胞受体配体在靶细胞上的异常表达可诱导 NK 或 T 细胞依赖性自身免疫反应。NK 细胞组 2 成员 D (NKG2D) 是 NK 和 T 细胞共有的最典型的受体之一。在人类中,有两个 NKG2D 配体 (NKG2DL) 家族,主要组织相容性复合体 (MHC) I 类链相关蛋白 (MIC) 和 UL16 结合蛋白 (ULBP) 家族。小鼠 NKG2DL 由小鼠 UL-16 结合蛋白转录样 1 (MULT1)、视黄酸早期诱导 (RAE)-1α-ε 和组织相容性蛋白 60 (H60) a-c 家族的成员组成。此外,NKG2DLs 以各种方式附着在膜上,其中一些是跨膜蛋白,例如 MIC、ULPB4、ULBP5、Mult-1、H60a 和 H60b,另一些是锚定蛋白,例如 ULBP1–3、ULBP6、H60c 和 RAE-1,通过糖基磷脂酰肌醇 (GPI) 锚附着在膜上。NKG2DLs 是一种应激蛋白,在正常细胞中通常表达较低,可防止自身免疫性疾病的发展,但在存在细胞因子、病毒感染、氧化应激、电离辐射和 DNA 损伤的情况下,其表达会增加。
1、NKG2家族受体
自然杀伤 (NK) 细胞是先天免疫系统的天然细胞毒性效应细胞,可以识别转化或感染的细胞。NK细胞表面的激活性受体和抑制性受体共同决定着NK细胞的“行动方向”。这些受体的表达和激活之间的正确平衡对于NK细胞的正常功能至关重要。健康细胞的MHC-I分子与抑制性受体结合。然而,当肿瘤细胞降低MHC-I的表达以逃避免疫攻击时,NK细胞的激活性受体便会识别靶细胞上的应激诱导配体,并启动攻击。NK细胞通过释放穿孔素和颗粒酶、凋亡受体介导的靶细胞凋亡、分泌细胞因子以及ADCC作用等对靶细胞进行杀伤。
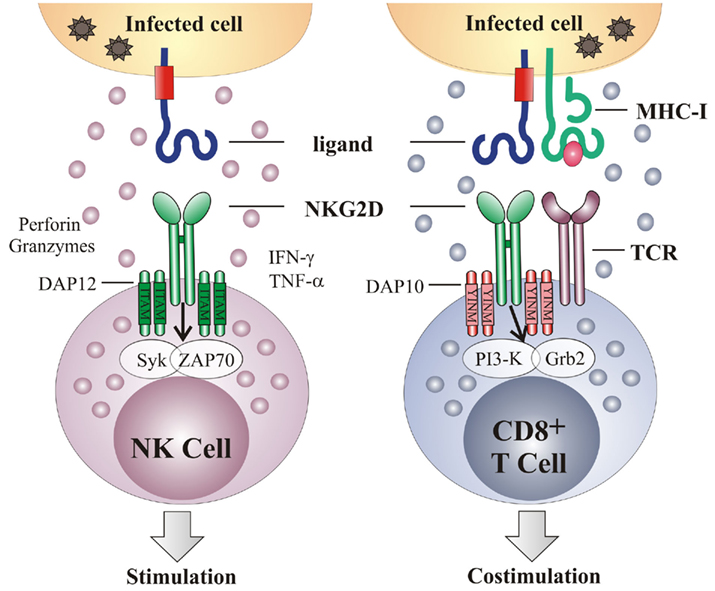
NK细胞的激活由激活受体和抑制受体信号的整合控制
CD94/NKG2受体家族由七种不同分子组成,均是具有C型凝集素样结构域的II型跨膜蛋白。这些受体的功能取决于它们蛋白结构的特点:带有正电荷的跨膜区域使其倾向于与激活型配体分子结合,而细胞质区域中的酪氨酸的抑制基序(ITIM)结构域则导致抑制功能的发展。NKG2A和NKG2B是含有ITIM的抑制受体,都能与HLA-E分子结合。除了NKG2D和NKG2F,其他NKG2受体都与CD94形成异二聚体。NKG2C激活受体在适应性NK细胞中表达较高,对移植物抗肿瘤效应至关重要。NKG2D通过与应激诱导的HLA类I同源物MICA/B分子结合,在NK细胞的细胞毒性中发挥关键作用。研究表明NKG2H可能更多地表达在效应细胞上。NKG2F存在于NK细胞表面,可能需要IL-2或IL-15的刺激来上调其表达。
2、NKG2D:NK细胞激活总开关
NKG2D是NKG2家族中一种重要的激活型受体,因其在NK细胞激活和肿瘤免疫监视中的重要作用而备受关注。
NKG2D主要在NK细胞、NKT细胞、CD8+ T细胞亚群和γδT细胞亚群中表达,在CD4+T细胞中通常不表达。其不与CD94结合,而是自身形成同源二聚体表达于细胞表面。在人类中,NKG2D的配体(NKG2DLs)主要是MICA、MICB以及六种UL16结合蛋白(ULBPs)。其中MICA与MICB是目前研究最多的NKG2DL。
NKG2D可以直接结合靶细胞表面表达的NKG2DL,无需抗原提呈就可激活免疫效应因子,随后释放穿孔素和颗粒酶等物质,介导对肿瘤细胞的杀伤作用。

NKG2D 相关途径的激活
-
在肿瘤中的作用
临床研究显示,NKG2D表达水平与癌症进展相关,早期胃癌患者单核细胞中NKG2D表达高于晚期患者。NKG2DL在多种恶性肿瘤中表达水平升高,但因癌症类型而异。最常见的过表达分子是MICA和MICB。AML患者中NKG2DL表达相对较低,提升AML患者细胞表面NKG2DLs表达可能有助于癌细胞的检测和预防免疫逃逸。NKG2DL可以通过DNA甲基化而被沉默,去甲基化能增加NKG2DL的表达,增强NK细胞对癌细胞的杀伤作用。因此诱导肿瘤或感染细胞表达NKG2D配体也是一种潜在的治疗手段。
可溶性NKG2DLs(如sMICA/sMICB)可能通过下调NKG2D表达或促进MICA/B脱落,抑制免疫反应,限制免疫检查点阻断疗效。MICA和MICB的可溶性形式与口腔鳞状细胞癌患者预后相关。
此外,肿瘤微环境中的细胞因子(如IFN-γ和TGF-β)也参与NKG2D介导的免疫逃逸。IFN-γ会下调MICA和ULBP表达,损害NKG2D介导的NK细胞在黑色素瘤和神经胶质瘤细胞中的细胞溶解作用;TGF-β则通过抑制T和NK细胞功能帮助免疫逃避,并下调NKG2DLs和NKG2D受体的表达。
-
自身免疫疾病
NKG2D受体在自身免疫疾病中起到关键作用,其表达和功能的变化与疾病的发生发展密切相关。在类风湿性关节炎(RA)中,特定的NKG2D基因多态性与疾病的发生风险增加有关,并且与抗肿瘤坏死因子(抗TNF)治疗的反应性相关此外,系统性红斑狼疮(SLE)患者中,NKG2D基因型的变异与疾病的易感性相关,可能影响NK细胞的调节功能。NKG2D在克罗恩病(CD)中的作用也得到了研究,其阻断剂能够减轻症状,表明NKG2D可能在调节NK细胞活性和黏膜免疫反应中发挥作用。这些发现为自身免疫疾的治疗提供了新靶点。
-
NKG2D在器官和造血干细胞移植中的作用
此外研究证明,NKG2D及其配体在移植中起关键作用,影响移植结果。Kim等人研究说明,使用抗NKG2D单克隆抗体阻断NKG2D受体-配体途径可以显著改善移植成功率,延长心脏同种异体移植的存活率。长期治疗尤为关键,能避免排斥反应,并在MHC不匹配模型中提高耐受性。NK细胞通过NKG2D受体激活T细胞,导致排斥。阻断NKG2D受体可延长皮肤和心脏移植后的生存时间,减少慢性并发症。还有研究显示,表达NKG2D受体的细胞存在于具有慢性和急性移植并发症的小鼠肾脏活检样本中,进一步证实了NKG2D在移植排斥中的作用。因此,调节NKG2D活性可能为移植医学提供新的治疗策略。
3、靶向NKG2D/NKG2DL用于癌症免疫治疗
目前全球针对NKG2D的在研药物,主要聚焦在肿瘤领域且集中在临床早期,其中以CAR-T细胞疗法占大多数。CAR-NK疗法也在积极探索,因其没有细胞因子释放综合症及神经毒性等副作用,可能成为下一个热门领域。
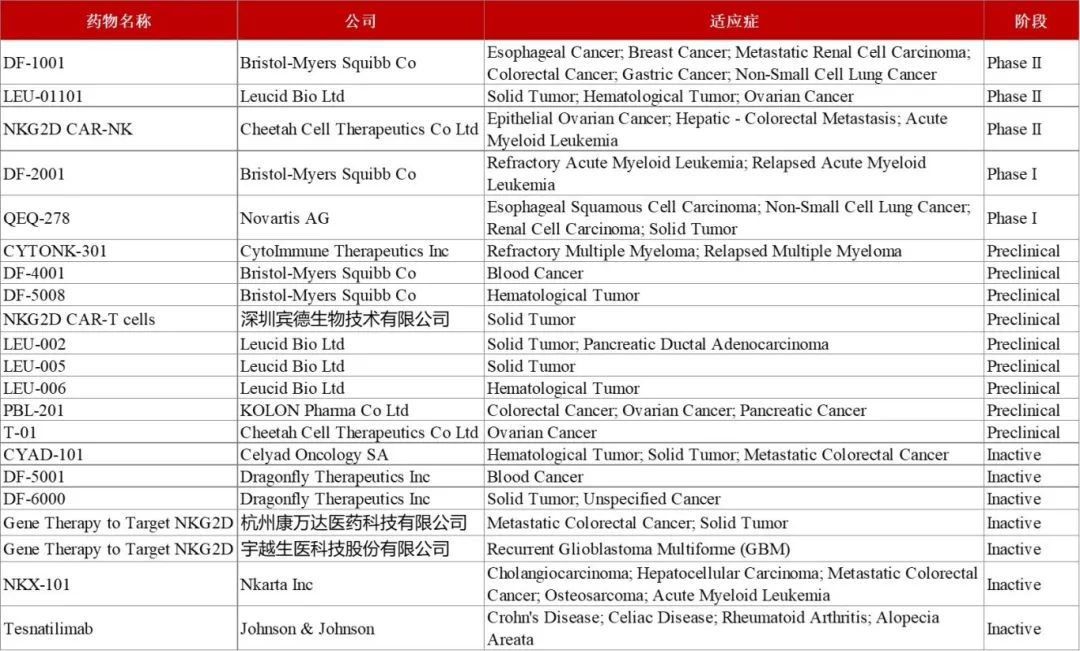
NKG2D靶向药物(数据来自Global Data)
除抗肿瘤药物外,针对自身免疫疾病方面也在积极布局,比如强生旗下的杨森公司开发的抗NKG2D单抗Tesnatilimab即可通过抑制该靶点活性来降低克罗恩病患者的炎症反应。
慢性炎症和自身免疫性疾病中存在的几种细胞应激源会增加特定 NKG2DL 的表达,从而导致 NKG2D 携带免疫效应细胞的激活。当组织稳态受到肿瘤、感染、炎症和细胞应激等各种情况的威胁时,NKG2DL 会向免疫系统发出警报。由于免疫效应细胞在正常生理条件下表达 NKG2D 受体,因此严格调节配体表达对于控制 NKG2D-NKG2DL 通路的激活至关重要。NKG2DL 受到转录、转录后、翻译和翻译后调控机制的影响,这些机制会调节其表达。本文介绍的研究结果表明,病理性升高的 NKG2DL 水平可能导致慢性炎症和自身免疫性疾病。上述一些研究也证实,多发性硬化症患者的可溶性 NKG2DL 蛋白水平较高。这可能表明它们可能作为该疾病炎症过程的生物标志物。


