【爱儿小醉】冷冻镇痛在青少年漏斗胸修复术后疼痛管理中的应用(COPPER):一项随机对照试验
时间:2025-03-24 12:11:19 热度:37.1℃ 作者:网络

前言:
冷冻镇痛是一种通过冷冻探针暂时阻断神经传导的技术,在周围神经病变的慢性疼痛管理中效果明确,但其对术后急性疼痛的疗效仍存争议。部分研究支持其短期优势(如缩短住院时间),但也有研究担忧其长期神经损伤风险。
漏斗胸(PE)是儿童最常见的胸壁畸形,通常通过微创手术(MIRPE,即Nuss手术)矫正。术后疼痛可持续数周至数月,严重影响患者活动能力。多模式镇痛(包括硬膜外麻醉、阿片类药物和非甾体抗炎药)是主要治疗手段,而冷冻镇痛被视为潜在新策略。术中通过胸腔镜将冷冻探针(-70°C)作用于肋间神经1-2分钟,可抑制痛觉传导。
近期研究表明,相比硬膜外或阿片类镇痛,冷冻镇痛可缩短住院时间并减少阿片类药物使用。Di Fiore等强调以冷冻镇痛为核心的多模式镇痛可改善预后。Rettig等在加速康复外科(ERAS)方案中也观察到类似效果。然而,冷冻镇痛的中长期风险和益处仍需进一步验证。由于术后疼痛受多因素影响,个体化多模式镇痛(结合冷冻镇痛或区域麻醉)仍是关键。研究采用儿科生活质量量表(PedsQL)评估患者术后生理及心理健康,因其在多类慢性病和手术(如脊柱手术)中具有效度。
研究目的: 验证冷冻镇痛在术后生活质量恢复上是否优于硬膜外镇痛,并评估其长期疗效、疼痛缓解需求及副作用。
1.方法:
本研究为单中心、随机、活性对照、优效性试验(IIb类医疗器械),于意大利热那亚Giannina Gaslini研究所开展。纳入标准为≥12岁、拟行MIRPE手术的漏斗胸患者,排除存在麻醉禁忌或随访困难者。患者及家属对分组不知情,但研究者未设盲。
2.干预措施
2.1 所有患者的麻醉与镇痛技术
全身麻醉管理采用标准化方案:通过双频指数(BIS)监测指导丙泊酚和瑞芬太尼全静脉麻醉,肌松使用罗库溴铵。术中丙泊酚和瑞芬太尼的调整由麻醉医师根据生理参数和BIS值决定。术后镇痛包括:非甾体抗炎药(NSAIDs):每8小时一次;患者自控镇痛(PCA):吗啡(20 mg/kg推注,每10分钟可重复,无背景输注);补救镇痛:对乙酰氨基酚15 mg/kg。出院后疼痛管理包括:布洛芬:10 mg/kg每8小时(最长7天);可待因/对乙酰氨基酚(30/500 mg):口服补救镇痛。
2.2 冷冻镇痛组
采用专用冷冻消融探针(CRYO-S PAINLESS系统)。胸腔镜手术中使用12号、35 cm长的钝头无创探针,以优化操作并确保安全性。操作流程:患者取仰卧位,于腋前线与腋中线间的矫形钢板置入部位作2.5 cm横向切口;胸廓畸形矫正前实施冷冻镇痛,术侧肺通气暂停(双腔气管插管单肺通气);探针经同一切口或单独前侧经皮无套管通路置入;每侧(T3-T8)5-6根肋间神经后支接触冷冻2分钟(-70°C,直视下);探针尖端气体快速膨胀(焦耳-汤姆逊效应)形成冰球,确保精准消融;CO2经内套管排出,无气体残留体内;双侧操作,先左侧后右侧。
2.3 标准护理组(硬膜外镇痛)
术前于T7-T10水平置入硬膜外导管。术中单次推注0.375%左旋布比卡因10-20 mL,术后持续输注0.125%左旋布比卡因+1.0 mg/mL可乐定(0.2–0.4 mL/kg/h,最大15 mL/h),持续3天。疼痛团队每日检查导管位置,若镇痛不足则追加8-10 mL 0.125%左旋布比卡因。
2.4 结局指标
主要结局:术后14天生活质量,采用儿科生活质量量表(PedsQL 4.0核心版)评估。量表含23项,分两大维度:生理健康(8项);社会情感健康(含情绪、社交、学业三个子域,各5项)。评分经反向计分线性转换为0-100分,分值越高生活质量越好(正常参考值80-90分)。
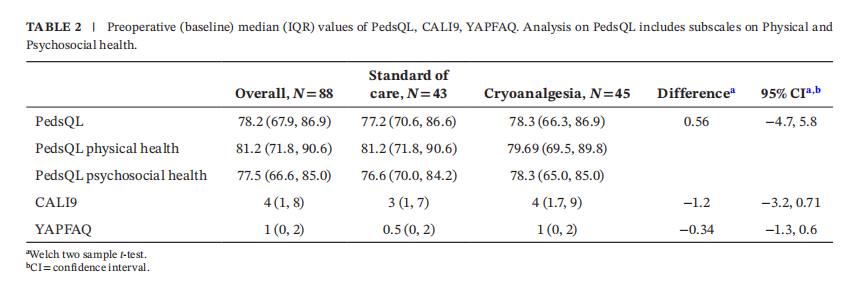
辅助量表:CALI-9(儿童活动受限访谈量表):评估疼痛相关活动限制(0-100分);YAPFAQ(青少年急性疼痛功能能力问卷):评估急性/持续性疼痛下的功能能力(0-48分)。两项量表分值越高,活动受限/疼痛程度越高。术前收集人口统计学数据和医学和药理学史作为基线数据。
次要结局:术中指标:麻醉时长(患者入室至转入恢复室)、手术时长(切皮至缝合结束)、总时长(麻醉+手术)、冷冻消融成功率(每侧5根神经完全消融为成功)、瑞芬太尼总用量、苏醒期及恢复期吗啡用量、术后即刻疼痛评分。术后指标:疼痛团队每日评估疼痛直至出院,记录吗啡用量、补救药物需求及住院时间;患者通过专用APP每日自报疼痛(数字评分法NRS 0-10)、疼痛频率(无痛/每日1次/每日2-3次/≥3次)及持续时间(<1小时/1-3小时/半日/整日),持续至术后14天;PedsQL、CALI、YAPFAQ评分亦通过APP完成。未按时提交数据者通过电话随访补全。
术后3个月,通过远程医疗访谈评估患者药物使用(用于管理手术相关疼痛)及神经并发症(如感觉减退、异常性疼痛、痛觉过敏、麻木或瘙痒)。出院时,患者接受指导:感觉减退评估:采用冷觉测试(如冰棒接触皮肤);症状报告:通过专用APP记录其他神经症状。研究团队通过远程访谈初步确认症状后,结合手术随访进行面对面核查,确诊者录入数据库分析。
2.5 随机化
患者按1:1比例随机分配至冷冻镇痛组或标准护理组(硬膜外组)。随机序列由计算机生成,分组信息密封于不透明信封中,由独立统计师准备并按顺序编号分配。
2.6 统计分析
样本量的计算是基于这样一个假设,即主要结果测量方法PedsQL的总分平均提高了20分(SD = 30)。PedsQL评分中20分的预期差异是基于评估治疗之间的临床相关差异的需要,但也基于之前使用生活质量作为结果测量的研究。为了检验α = 0.05为80%,假设退出率为10%,计算出每组44例患者就足够了。数据被描述为连续变量的平均值和标准差或中位数和95%置信区间,分类变量为绝对和相对频率。连续变量采用非参数分析(Mann-Whitneyu检验)和分类变量采用卡方检验或Fisher精确检验来衡量组间的差异。计划对主要和次要结果指标进行意向治疗(ITT)和符合方案(PP)分析。基于双侧检验,P值小于0.05被认为具有统计学意义。使用SPSS窗口(SPSS Inc., Chicago, Illinois USA)进行统计分析。
3 结果
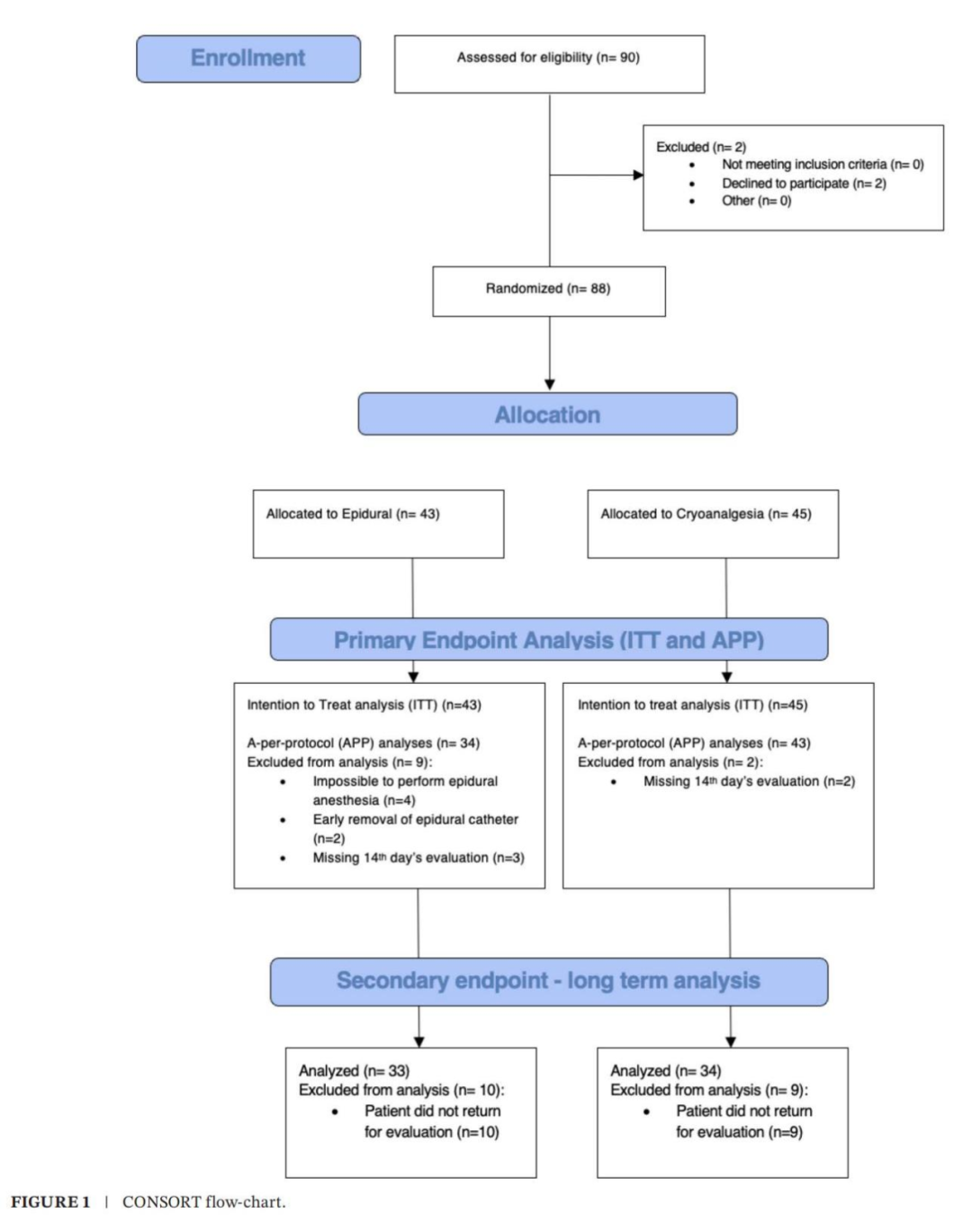
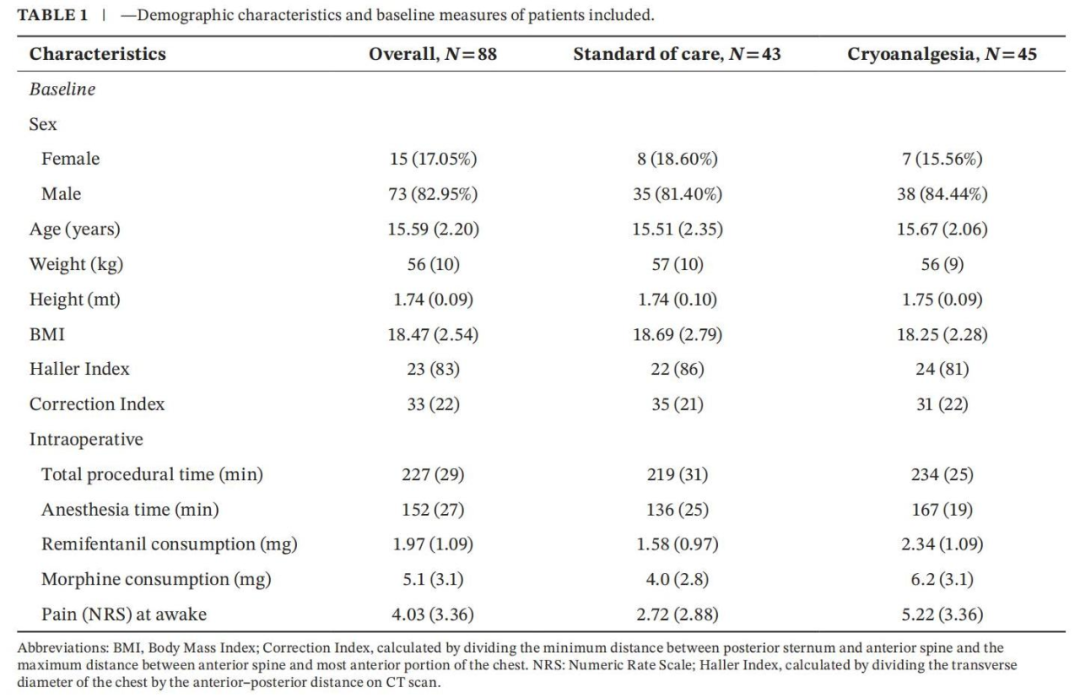
2022年2月至2023年10月共纳入88例患者(CONSORT流程图见图1)。人口学、基线及术中特征见表1。
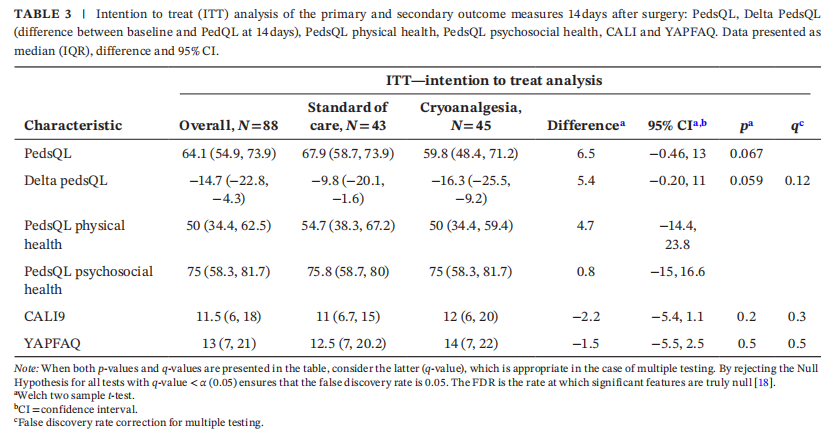
主要结局(术后14天PedsQL评分):ITT分析:冷冻组中位数59.8(48.37,71.20) vs. 标准组67.9(58.7,73.9)(95% CI: -0.46~13;差值6.5;p=0.067);PP分析:冷冻组中位数59.8(48.37,71.20) vs. 标准组69.02(58.70,73.91)(95% CI: 0.82~14;差值7.4;p=0.028)。无论治疗分组,术后14天PedsQL总分及子项均显著下降(经多重校正后仍显著)。分层分析显示:生理健康:两组均显著下降;心理健康:仅标准组显著下降(q值=0.028),冷冻组无统计学差异(q值=0.056)。
次要结局(活动受限评分):CALI9:冷冻组中位数12(6,20) vs. 标准组11(6.7,15);YAPFAQ:冷冻组14(7,22) vs. 标准组12.5(7,20.2);尽管CALI9和YAPFAQ评分显示,活动限制较基线显著增加,但两组治疗组在术后2周对比,没有显著差异。表2为PedsQL、PedsQL分量量表、CALI9和YAPFAQ的基线值,表3为两组间第14天对PedsQL、PedsQL分量量表、CALI9和YAPFAQ的ITT分析。PedsQL、PedsQL分量表、CALI9和YAPFAQ的APP分析汇总在补充说明表中。
3.1 术中指标
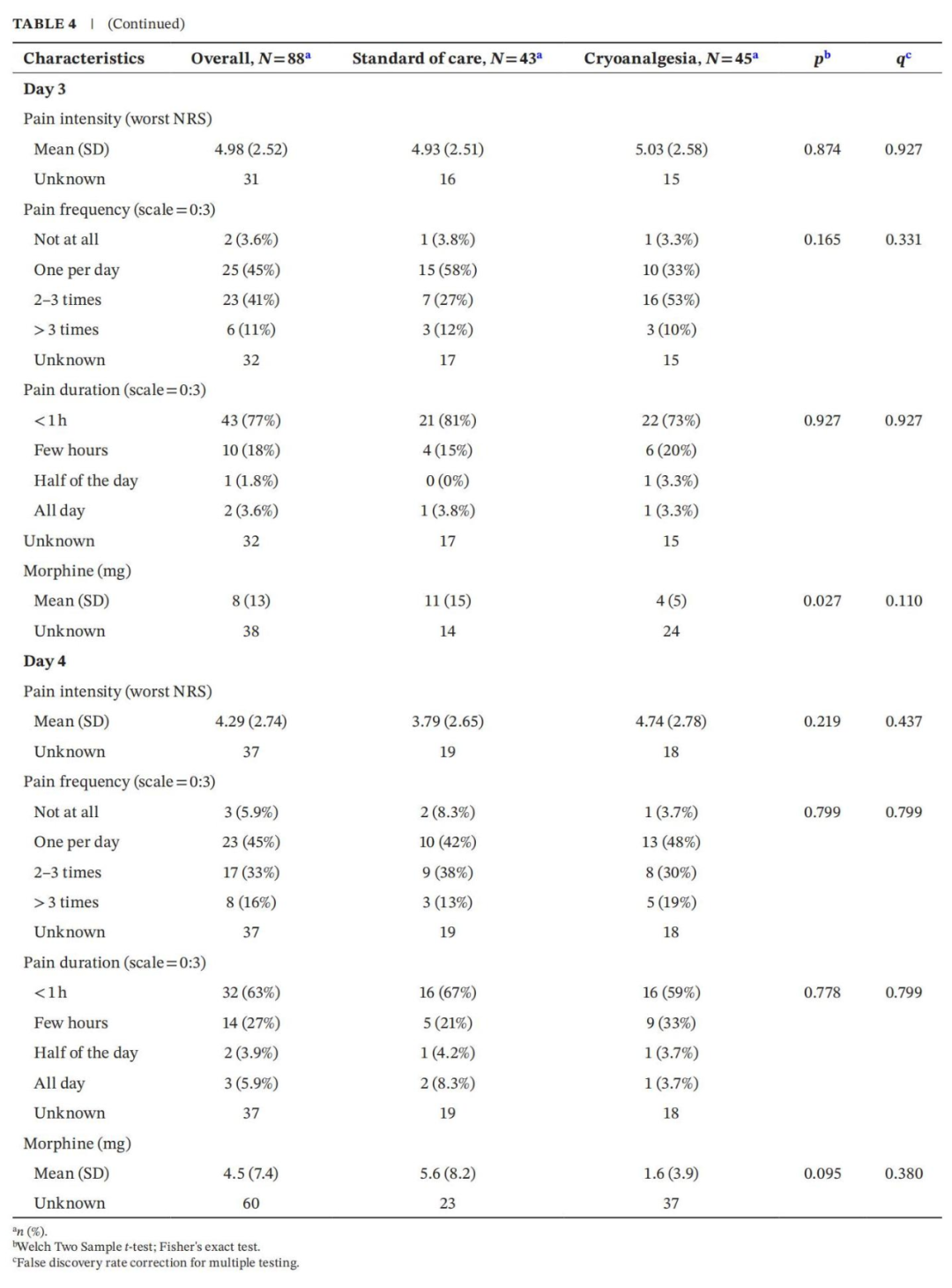
冷冻镇痛组的手术时间较标准组较长,两组的联合手术和麻醉时间也较长。此外手术期间的瑞芬太尼消耗量和恢复期的吗啡消耗量冷冻镇痛组明显高于标准组。所有的冷冻镇都被外科医生视为是“成功的”。使用NRS量表测量的苏醒时的初始疼痛评估,冷冻镇痛组高于硬膜外组(2.7(2.8)vs. 5.2(3.3);p=0.005)(表1)。
3.2 出院前术后疼痛
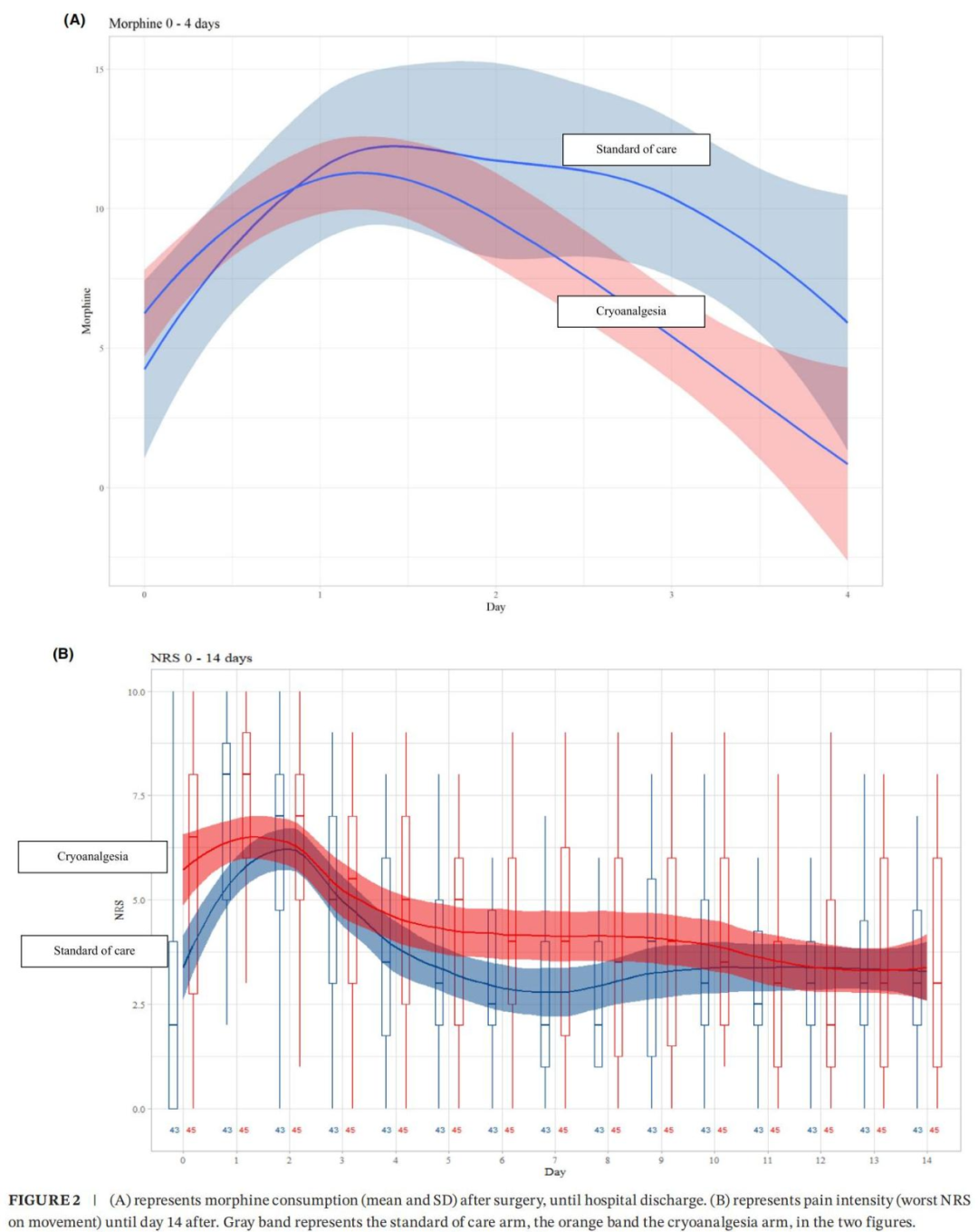
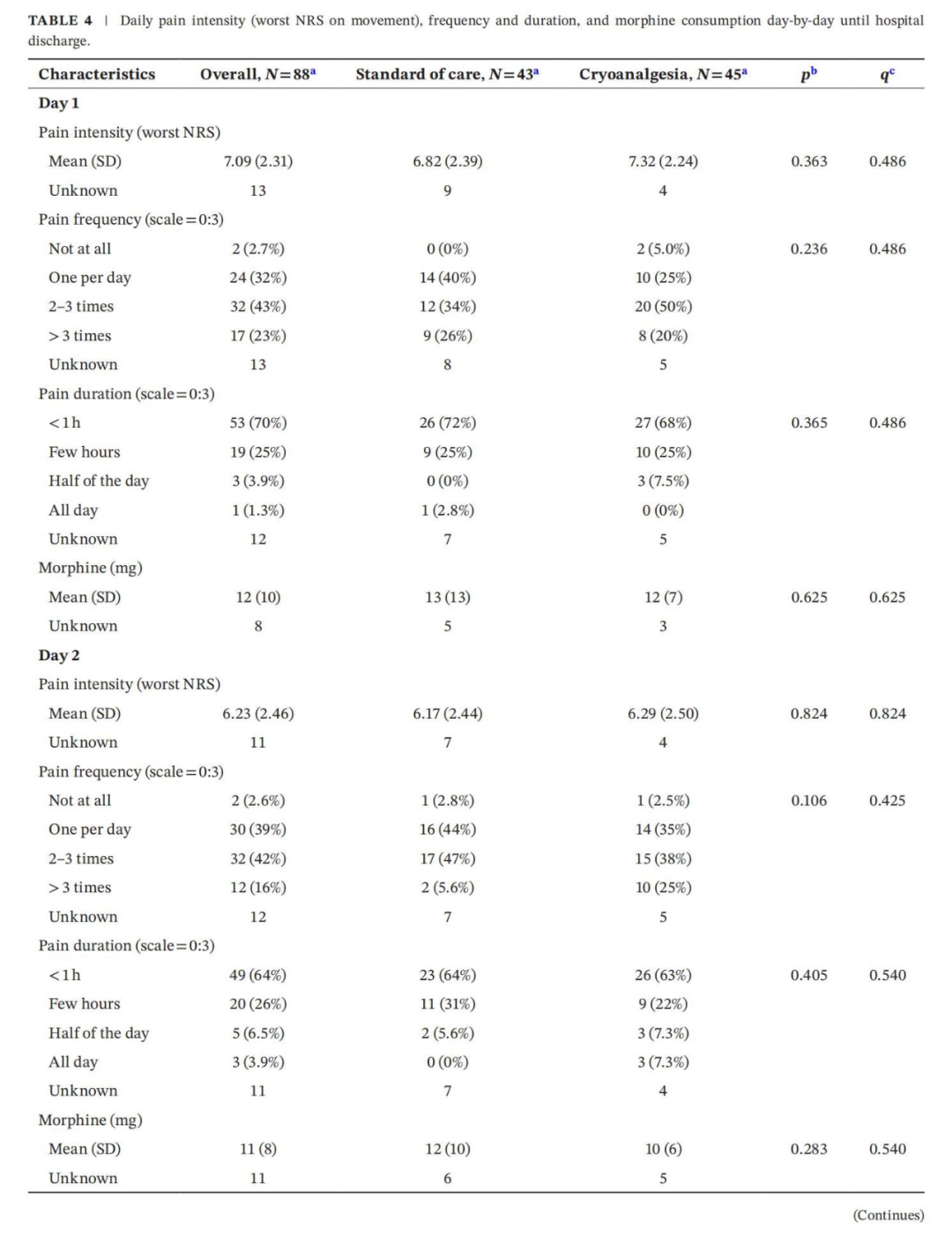
图2A显示了出院前每天的吗啡消耗量。图2B显示了活动时最剧烈疼痛的NRS评分趋势。类似地,表4报告了运动强度、频率和持续时间的平均(SD),以及每天的吗啡消耗量,上标表示统计学差异。两组治疗组表现出吗啡浓度和疼痛评分相似。然而,冷冻组的患者较早达到出院标准。
3.3 随访
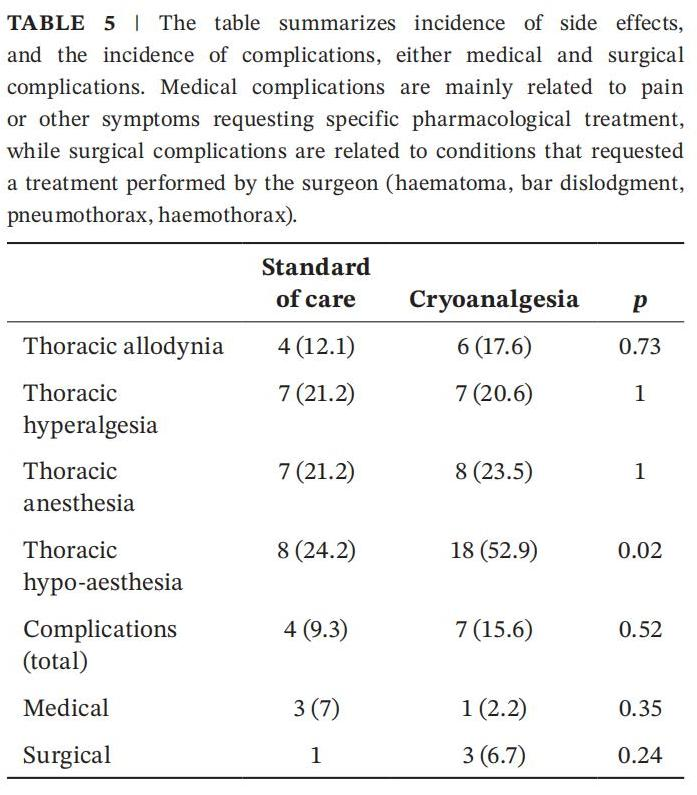
患者每日随访至术后第14天主要终点,两组的最剧烈疼痛强度(NRS评分)趋势相似(见图2B)。术后3个月进行面对面评估,分析手术相关症状的持续性。88例入组患者中,67例完成评估。两组的感觉缺失(anesthesia)、异常性疼(allodynia)和痛觉过敏(hyperalgesia)发生率无显著差异。但冷冻镇痛组有18例报告胸部感觉减退(hypoesthesia),显著高于标准组的8例(p=0.02)(表5)。88例患者中共11例发生并发症,无术中或术后死亡病例。
4 讨论
本研究的主要发现是:与标准护理(硬膜外镇痛)相比,冷冻镇痛在中长期生活质量改善和活动受限缓解方面未显示出显著优势。令人意外的是,符合方案(PP)分析显示,标准护理组患者的生活质量改善趋势更明显。无论治疗分组,术后14天PedsQL总分及其子项均显著下降。
生理健康:两组均显著下降;心理健康:仅标准护理组显著下降(q值=0.028),而冷冻镇痛组无统计学差异(q值=0.056)。这可能提示,尽管存在手术导致的生理限制,冷冻镇痛组患者更积极恢复社交活动。术后疼痛强度、持续时间和频率呈现不同趋势:冷冻镇痛组:术后初期疼痛评分较高,但第2天起逐步改善;标准护理组:术后早期疼痛控制更优。漏斗胸矫正术后疼痛受多因素影响,包括矫形钢板对胸腔的压迫感及术前焦虑等。出于这个原因,有时报告的高疼痛评分可能与类似(如果不是劣质)使用镇痛药有关,这仅仅是因为呼吸和应对技术可能比镇痛药本身能够更好地控制疼痛。
冷冻镇痛组住院时间显著短于标准护理组。长期随访显示,约半数接受冷冻镇痛的患者出现持续性胸壁感觉减退,可能与肋间神经冷冻消融的长期效应有关。而标准护理组中部分患者新发感觉减退,可能与手术创伤或矫形钢板压迫相关。这一发现提示,在漏斗胸修复术后长期随访中需重点关注神经症状的演变。值得注意的是,冷冻镇痛在远期随访中安全性良好,总体并发症发生率与既往研究一致。本研究结果与近期系统综述部分一致:冷冻镇痛可缩短住院时间并减少早期阿片类药物使用。接受冷冻镇痛的患者术后第2天起疼痛控制改善,并能更快过渡至口服药物及早期活动。但胸壁感觉减退的持续性提示冷冻消融的长期效应,尽管发生率较低。冷冻镇痛仍需克服以下技术瓶颈:手术器械要求高:需使用双腔气管插管以双侧暴露术野,增加操作风险;操作时间长:每根肋间神经需冷冻2分钟,总手术时间延长;术后初期疼痛加剧:因冷冻消融起效延迟,需更高剂量镇痛药物。
4.1研究优势与局限性优势:
本研究的主要优势在于其前瞻性设计及中长期随访机制,为冷冻镇痛术的潜在益处提供了深入见解。这是少数前瞻性研究冷冻镇痛术并与基于硬膜外麻醉的标准多模式技术进行对比的随机对照试验之一。近期关于冷冻镇痛术的研究多聚焦于疼痛控制与住院时长,并呼吁通过延长随访时间以识别潜在的长期疗效或并发症。与之不同,本研究的主要观察终点为术后2周患者的生活质量,并在术后2至3个月进行二次随访以验证冷冻消融技术的安全性及长期效果。研究选用PedsQL Core V4量表——一种模块化工具,旨在评估青少年健康相关生活质量,涵盖身体功能、社会情感、社交能力及学校表现等维度。该量表广泛应用于术后恢复等各类场景的生活质量评估。值得注意的是,使用PedsQL量表可识别接受冷冻镇痛术的患者在生活质量的心理社会维度呈现更优趋势。尽管PedsQL核心功能在于测量整体生活质量(包括生理、情感、社交及学业功能)而非特定疼痛指标,但其能够有效捕捉疼痛对日常功能的影响变化,从而间接反映冷冻镇痛等疼痛管理策略的差异。研究表明,PedsQL对术后恢复及疼痛管理的差异具有足够的敏感性,因此尽管该量表可为冷冻镇痛等创新疗法的整体生活质量影响提供重要洞见,仍需结合YAPFAQ或疼痛量表等专项评估工具以实现更精准的测量——COPPER研究设计即遵循此原则。此外,尽管冷冻镇痛术广泛用于漏斗胸(PE)疼痛控制,但近期研究均未涉及长期疗效评估。本研究的结论进一步证实了该技术的安全性,未发现与冷冻镇痛直接相关的不良反应。
本研究存在若干局限性。首先,主要结局指标并非针对研究人群特异性设计且未经验证,可能受到疼痛以外的多种混杂因素影响。实际上,疼痛及生活质量可能受多种因素影响,包括并发症的发生。漏斗胸修复术仍是一项具有较高并发症发生率的手术(从轻微到严重不等),且这些并发症常被低估或漏报。即使在本研究队列中,总体并发症发生率也达到约十分之一(10%)。未来研究可采用针对漏斗胸修复患者定制的评估工具,例如利用可穿戴设备量化患者恢复基线活动水平、睡眠模式及清醒周期的个性化指标,从而提供更精准的测量方法。
另一局限性涉及微创漏斗胸修复术(MIRPE)中应用的冷冻镇痛技术。尽管该技术主要用于慢性神经病理性疼痛管理,但其在急性术后疼痛中的应用仍处于探索阶段。因此,对10根肋间神经进行2分钟冷冻消融是否足以缓解急性术后疼痛尚不明确。此外,该技术缺乏标准化操作规范,不同机构间的实施差异导致研究间可比性受限。
术后疼痛仍是漏斗胸修复术后面临的重要问题。需强调的是,非药物治疗手段(如注意力分散、放松训练及心理调适)在帮助患者适应胸廓形态改变及提升依从性方面具有重要作用。鉴于该患者群体预后风险因素的不确定性,个性化医疗策略可能带来显著获益。
4.2未来发展
作者认为,下一步应通过更个性化的结局指标(如可穿戴设备)量化患者对治疗的反应与功能恢复。构建"数字孪生"模型有助于识别患者基线特征,从而在术后随访中以恢复至术前状态(甚至优于基线)为目标,为个体化干预提供依据。该方法有望根据患者需求定制治疗方案并优化预后。此外,患者术后每日通过主观描述报告的身心状态可能存在显著波动,个性化医疗需整合这些主观报告,将其转化为客观可比的指标以指导精准治疗。
需特别关注冷冻镇痛的起效时间特性。由于冷冻消融通常需要24-48小时方能显效,建议在此期间联合单次短效区域麻醉阻滞,以桥接手术创伤期与冷冻镇痛起效窗口,该策略已获其他临床试验验证。
最后,长期随访对全面评估冷冻消融的疗效演变至关重要。需通过持续监测明确以下方面:对患者的持续监测和评估对于评估、冷冻消融提供的疼痛缓解的持续时间与稳定性,以及随着时间的推移可能出现的任何相关并发症或后遗症至关重要。
5.结论
冷冻镇痛作为漏斗胸修复术后疼痛控制的一种技术具有广阔应用前景。若将其纳入多模式镇痛管理策略,该技术可有效缩短住院时间并促进患者早期恢复正常生活。然而,需重点关注冷冻镇痛起效前的术后早期疼痛管理。本研究通过长期随访发现,冷冻镇痛未导致严重副作用,这一发现为其安全性提供了重要依据。
爱儿小醉 点评
COPPER研究不仅为术后镇痛策略提供了新的循证依据,更促使我们重新审视多模式镇痛(MMA)的核心理念——在追求疗效最大化的同时,如何平衡短期获益与长期风险。以下从技术优化、临床决策和患者管理三个维度展开探讨。
一、技术优化:冷冻镇痛的“双刃剑”效应
传统硬膜外镇痛(TEA)是胸科手术镇痛的“金标准”,但其局限性不容忽视:导管移位风险(该研究标准组9.3%需调整)、运动阻滞导致的康复延迟,以及阿片类药物相关副作用(如呼吸抑制、胃肠麻痹)。COPPER研究中冷冻镇痛组住院时间显著缩短(3.4天 vs. 4.4天,p<0.001),印证了其符合加速康复外科(ERAS)的核心目标——通过减少侵入性操作促进早期活动。然而,该技术的“镇痛延迟效应”值得警惕:术后即刻NRS评分冷冻组显著更高(5.2 vs. 2.7,p=0.005),提示肋间神经冷冻后需数小时至数日才能达到完全阻滞。这为联合镇痛策略提供了理论依据:例如,术中辅助肋间神经阻滞或竖脊肌平面阻滞覆盖镇痛空窗期。此外,冷冻参数(-70°C×2分钟/神经)的标准化问题有待解决。动物研究表明,神经损伤风险与冷冻时长呈正相关1,而该研究冷冻组52.9%的胸壁感觉减退发生率( 24.2%,p=0.02)提示现行方案可能过度损伤Aδ纤维。未来需探索个体化冷冻参数:通过术中神经电生理监测(如诱发电位)实时调整温度与时长,在镇痛效果与神经保护间寻求平衡。
二、临床决策:从“一刀切”到分层管理
COPPER研究的社会心理健康亚组分析(冷冻组q=0.056 vs. 标准组q=0.028)揭示了疼痛管理的心理维度。青少年患者对术后疼痛的焦虑可能放大主观痛觉,而冷冻镇痛通过减少硬膜外导管和吗啡泵的“医疗化”体验,或间接改善心理适应。这一发现提示麻醉医生需将心理评估纳入围术期管理:对高焦虑患者,可联合认知行为疗法(CBT)或虚拟现实(VR)分散注意力;对疼痛阈值较低者,优先选择起效更快的区域阻滞技术。
另一方面,研究纳入的“Haller指数”(反映胸壁畸形程度)与术后疼痛强度的相关性未被分析,这可能是混杂因素。临床中,对于Haller指数>3.5的重度PE患者,胸腔内矫形板张力更高,疼痛可能更剧烈2。此类患者或需强化镇痛方案(如冷冻+硬膜外联合),而非单一模式。麻醉医生应与外科团队紧密协作,根据手术复杂度、患者解剖特征及心理状态制定分层镇痛策略。
三、患者管理:长期随访与多学科协作
COPPER研究的3个月随访数据为术后神经并发症管理敲响警钟。尽管胸壁感觉减退在多数患者中呈一过性(6-12个月恢复),但青少年神经系统发育尚未成熟,长期感觉异常可能影响体像认知和社会功能。建议将神经功能评估纳入术后随访常规项目:通过定量感觉测试(QST)动态监测触觉、温觉阈值,并联合康复科开展感觉再训练(sensory re-education)。
此外,研究未涉及的睡眠质量、返校时间等社会功能指标同样关键。我们可借鉴“围术期患者报告结局(PROs)”理念,设计包含疼痛、活动能力、心理状态的综合随访表,利用移动医疗(mHealth)平台实现远程监测,及时识别康复滞后个体并干预。
结语
COPPER研究为麻醉镇痛领域提供了宝贵的数据,但其更深层的启示在于:技术革新需以患者整体康复为目标,而非孤立追求单一指标。未来,我们应推动“精准镇痛”理念——通过多模态监测、个性化方案和多学科协作,在疗效与安全之间找到最优解。作为麻醉医生,我们不仅是技术的执行者,更是患者围术期旅程的设计师与守护者。
参考文献:
1.Morikawa, N., Laferriere, N., Koo, S., Johnson, S., Woo, R., & Puapong, D. (2018). Cryoanalgesia in Patients Undergoing Nuss Repair of Pectus Excavatum: Technique Modification and Early Results. Journal of Laparoendoscopic & Advanced Surgical Techniques, 28(9), 1148–1151.
2.Nuss, D., Kelly, R. E., Croitoru, D. P., & Katz, M. E. (1998). A 10-Year Review of a Minimally Invasive Technique for the Correction of Pectus Excavatum. Journal of Pediatric Surgery, 33(4), 545–552.


