【爱儿小醉】BIS指导麻醉对儿童术后恶心呕吐发生率的影响:一项前瞻性随机双盲研究背景介绍
时间:2025-01-13 12:21:29 热度:37.1℃ 作者:网络
背景介绍
术后恶心和呕吐(PONV)仍是儿科手术后最常见的不良反应之一,总发生率约为 20-30%。然而,在高风险手术(耳鼻喉科手术、斜视修复术)中,PONV 的发生率可高达 80%。PONV 会给患儿及其家长带来痛苦,并可能导致多种术后并发症,包括脱水、电解质失衡、手术伤口裂开和出血。PONV 的病因是多因素的,但其中一个主要原因是与剂量反应关系相关的挥发性麻醉剂暴露有关,尤其是在术后早期。BIS(脑电双频谱指数)监测仪通过测量全身麻醉的深度,可以更准确地滴定麻醉药。
BIS 监测仪的工作原理是使用一种特殊算法对脑电信号进行处理,该算法可进行双谱、功率谱和时域分析。其结果是一个 0-100 范围内的无单位数字,推荐值为 40-60 以维持全身麻醉。之前的一项研究表明,BIS 引导麻醉(BIGA)可降低成人患者 PONV 的发生率。与成人相比,儿童 PONV 的发生率、风险分层和病理生理学均有所不同。因此,我们设计了一项前瞻性、随机和双盲研究,探讨在七氟烷麻醉下, BIGA 是否能降低儿童内窥镜腺样体切除术后24小时内 PONV 的发生率。
方法
这项前瞻性、单中心、随机和双盲研究获得了捷克俄斯特拉发大学医院伦理委员会(IRB)的批准(2020 年 6 月 18 日,方案编号:566/2020),并于 2020 年 7 月 10 日注册(NCT 04466579)。每位患者在其父母或法定监护人提供书面知情同意书后纳入研究。从2021年6月7日至2022年11月17日,共有165名3-8岁的男女儿童参加了这项研究。研究流程图见图 1。研究组纳入了ASA I-II 级,七氟醚麻醉行内窥镜腺样体切除术的儿童。排除标准为ASA III 级及以上、既往有 PONV 病史、存在研究混杂因素:神经系统和胃肠道疾病以及长期使用皮质类固醇。这项研究严格遵循了《药物临床实验质量管理规范》和《赫尔辛基宣言》。
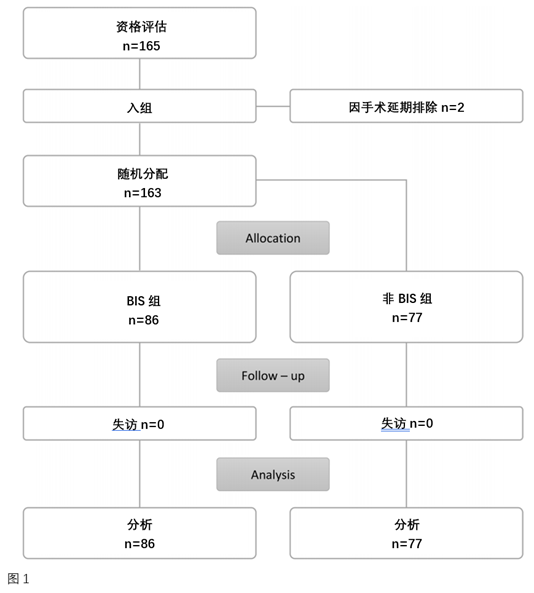
随机化、干预和麻醉管理
所有患者均在手术前 60 分钟接受抗焦虑预处理(咪达唑仑 0.5 mg/kg)。到达手术室后,根据计算机生成的二进制代码序列,每位患者随机分配到对照组(非 BIGA)或干预组(BIGA)。通过吸入七氟醚进行麻醉诱导,在氧气和空气混合气体(FiO2=0.5)中将蒸发器的浓度设定为 8%。在麻醉诱导过程中,每隔 20 秒记录一次潮气末七氟烷浓度(Et sev)。在达到足够的吸入麻醉深度后(以睫毛和眼球中心位置消失为标准),进行气管插管,并注射0.2 µg/kg舒芬太尼。所有患者在术后早期静脉注射15 mg/kg的对乙酰氨基酚进行止痛治疗,然后置入喉罩保证气道通畅。根据患者的自主呼吸活动,以同步间歇指令通气(SIMV)或压力支持通气(PSV)的方式启动机械通气(MV),目的是将呼气末二氧化碳维持在 35-45 mm Hg。在整个手术过程中监测无创血压、心电图、心率、体温和脉搏血氧饱和度,并每5分钟记录一次。记录任何不良事件(低氧、低血压和心动过缓-定义为低于给定年龄组的正常值)。所有患者都接受了等张晶体液治疗,速度为每小时每公斤 10 毫升。使用七氟醚维持麻醉。在BIGA组中,开放气道和启动 MV 后立即启动 BIS 监测(双谱指数监测系统,MEDTRONIC),并在整个手术过程中通过滴定七氟醚控制全身麻醉深度,目标 BIS 值介于 40 和 60 之间。在对照组中,全身麻醉深度由麻醉医师控制,目的是使七氟烷的最小肺泡浓度(MAC)在 1 至 1.2 之间。在非 BIGA 组中,如果病人在手术过程中出现体动,七氟醚浓度会根据临床效果滴定递增。在BIGA 组中,增加七氟醚浓度以加深麻醉,使 BIS 值最低达到 40,并将该值记录在研究表格中。在手术过程中,每隔 5 分钟记录一次呼气末七氟烷浓度,并且在手术结束时进行最后一次记录。吸入麻醉剂消耗总量(从麻醉开始到七氟醚供应关闭时的消耗量)直接从麻醉给药系统(GE Avance CS2 Pro)中获得。由于临床试验的目的以及根据艾伯哈特 POVOC 评分确定的低风险研究人群(采取观望策略),患者未使用任何预防性止吐药。为确保研究人员对患者的研究分配进行盲法处理,在进行 BIS 监测后,立即清洁儿童额头上的电极痕迹并按摩药膏。这一过程也在对照组儿童身上进行,以确保药膏的气味和前额皮肤的发红不会导致发现研究分配。在每位患者从全身麻醉中恢复(以睫毛反射恢复为标准)并恢复自主呼吸后,移除喉罩,并将患儿送至 PACU。
PACU术后护理及数据收集
手术后,在PACU中连续监测患者的生命体征60分钟。两名训练有素的,对小组分配不知情的PACU护士负责使用BARF (Baxter Animated Retching Faces)评分量表评估所有患者发生术后恶心的程度。BARF是一种经过验证的图像量表,使用一系列恶心强度逐渐增加的面部表情图片来评估幼儿的恶心程度。BARF 分数从 0(无恶心感)到 10(最严重的恶心感)不等,患儿在接受指导后,选出与其恶心程度相对应的面部表情。分别在三个时间点(PACU 住院期间的 10 分钟、30 分钟和 60 分钟)获得BARF评分,BARF评分>4分 表示恶心。在本研究中,反胃(定义为呕吐时发出声音和动作,但无胃内容物)被视为恶心。每次呕吐(定义为排出胃内容物)都记录在研究文件中。根据研究方案,术后发生呕吐的患儿(有反胃或一次呕吐持续时间较短的患者除外)均静脉注射0.15mg/kg,最大剂量为4mg的昂丹司琼作为止吐治疗的补救用药。在获得BARF 评分的同时,使用FLACC(脸部、腿部、活动、哭泣、安慰)量表行术后疼痛评估。FLACC 是一种疼痛评估工具,可用于 2 个月至 7 岁的儿童。该量表包含五个类别,每个类别的评分从 0 到 2,总分从 0 到 10 。如果 FLACC 评分> 4 分,则静脉注射15 mg/kg安乃近进行镇痛治疗。研究文件中记录是否需要使用镇痛药或止吐药。
标准病房的术后护理和数据收集
在 PACU 观察 60 分钟后,患者被转到耳鼻喉科接受进一步的术后护理。由两名 PACU 和两名耳鼻喉科护士组成的小组使用 BARF 量表评估患者在术后 2、4、6 和 8 小时是否出现恶心呕吐症状,并记录 24 小时内的每次呕吐情况。恶心和呕吐的标准设定与 PACU 相同。研究小组、患者及其家长均不知道患儿的研究分配。
数据分析
该研究的效能分析是基于降低干预组PONV的发生率。根据文献资料,对照组PONV的估计发病率为35%。在α=5%,1-β=80%水平下,为了使BIGA组PONV发生率降低20%,至少需要154例患者,即每组77例患者。预计5%的失访率,我们估计大约需要162名患者。数据正态分布检验采用Shapiro-Wilk检验。非参数资料的组间比较采用Mann-Whitney检验,计数资料的比较采用χ2检验或Fisher确切检验(如适用)。数据以平均值(±标准差)、中位数(四分位间距)或计数(百分比)表示。两组PONV的相对危险度用风险比和95%置信区间表示。数据分析使用Stata软件,p<0.05为差异有统计学意义。
结果
共有165名儿童纳入临床试验,其中2例因手术延期而被排除。86名儿童随机分配到干预组(BIGA),77名患者分配到对照组(非BIGA)。基线患者特征、术中生命体征、麻醉和手术持续时间组间无统计学差异。我们观察到,与对照组相比,BIGA组吸入麻醉剂的用量显著减少[9.7(±1.9)ml比13.2(±2.4)ml;p = 0.035)。麻醉相关特征没有其他差异(表1)。在整个研究过程中,没有患者在手术过程中出现意外的体动需要加深麻醉,也没有记录不良事件。
PACU结果(术后0 -1 小时)
对照组术后恶心的发生率为20%(15/77),干预组为7% (6/86),差异无统计学意义(p=0.112)。两组患者术后呕吐的发生率差异也无统计学意义(p=0.147),但是对照组需要更多的紧急止吐治疗(p=0.043)。BIGA组术后10分钟和30分钟的恶心评分明显低于对照组(p=0.016和p<0.001)(表2;图2)。BIGA术后10分钟和30分钟疼痛明显减轻,FLACC评分值较低(p=0.044和0.025)。PACU治疗期间60min FLACC评分组间差异无统计学意义(p=0.076)。在BIGA组中,应用补救性镇痛治疗的患者数量明显较少(p=0.003)(表2)。
BIGA组和对照组在所有测量时间间隔内的BARF得分以均数(SD)表示。
耳鼻喉科病房结果(术后1-24小时)
讨论
尽管在预防和治疗 PONV 方面取得了进展,但 PONV 仍是儿童术后最常见的不良反应之一。在本研究中,我们发现与没有 BIS 监测的标准麻醉方法相比,BIS 引导下的七氟醚麻醉可显著降低手术结束后 1-24 小时内 PONV 的发生率。PACU 住院期间术后早期恶心和呕吐的发生率未受影响,但非 BIGA 组出现恶心的患者 BARF 评分更高,需要更多的止吐治疗。BIS 监测仪使用脑电图信号处理来测量麻醉深度。BIS 值由 4 个 EEG 子参数计算得出:突发抑制比(BSR)、QUAZI 抑制指数、相对贝塔比(RBR)和同步快慢比(SFS)。虽然该设备使用的算法源自成人 EEG 数据,但 BIS 值与儿科患者的七氟醚麻醉深度也有可靠的相关性。吸入麻醉剂是PONV发生的一个强有力的危险因素,随着暴露时间的延长,风险增加。与之前的研究一致,我们发现与非BIGA组相比,BIGA组的七氟烷消耗量更低。这导致七氟醚致吐作用的降低,从而降低了BIGA组PONV的发生率。
然而,我们只能显示出 1 至 24 小时内 PONV 发生率的差异,而不能显示出术后早期(0-1 小时)的差异。这些结果与 Apfel 的研究结果形成了鲜明对比,后者显示挥发性麻醉剂与 PONV 风险之间仅在术后早期(0-2 h)存在剂量反应关系。一种可能的解释是在 PACU 中使用异丙酚治疗谵妄可能会显著影响早期 PONV 的发生率,但不同组间异丙酚的用量并无差异。我们的研究无法解释 BIS 引导麻醉在减少早期 PONV 方面的效果,因此有必要在这一领域开展进一步的工作。
我们的研究结果与 Nelskylä 等人在成人患者中进行的一项研究结果一致,在该研究中,一组女性患者在 BIS 引导的全身麻醉深度下,术后呕吐发生率显著降低了 24%。该研究也未能证明 PACU 早期术后呕吐的发生率有所降低。包括两项荟萃分析在内的其他研究报告称,BIS 监测下成人患者的 PONV 下降率较低,但仍有显著下降。
相比之下,Liao 发现在 3-12 岁儿童接受泌尿外科手术时,BIS 引导麻醉对减少 PONV 没有影响。然而,该研究仅包括早期出院的门诊患者,并未评估术后后期的 PONV发生率。此外,PACU 中 PONV 的总体发生率甚至低于我们的队列。这项研究的另一个局限性是评估术后恶心的方法不明确,这可能导致低估了恶心的发生率,尤其是在年幼的儿童中。
另外我们发现 BIS 引导麻醉组的疼痛缓解程度更高。根据在 PACU 10 分钟和 30 分钟后的FLACC 评分,这些患儿的术后疼痛程度较低,所需的补救性镇痛治疗也较少。而两组在术后 60 分钟后的 FLACC 评分相似,这可能是因为对照组的镇痛剂用量较多。
有几项研究报告称,术中适当的麻醉深度与成年患者术后疼痛减轻有关。导致术后疼痛减轻的潜在机制尚不完全清楚,但上述研究作者认为,较高的麻醉深度会导致部分痛觉刺激中断,从而降低疼痛强度。
我们的研究不能支持这一理论,因为我们没有用 BIS 监测对照组的麻醉深度。本研究存在一定的局限性。首先,本研究只招募了单中心的患者。多中心研究的数据更具普遍性。本研究的第二个局限性是难以评估幼儿的术后恶心症状,因为在大多数情况下,幼儿无法用语言表达这种主观感觉。因此,术后恶心的发生率可能被低估。第三,由于对照组没有进行 BIS 监测,我们无法证明两组间 BIS 值的差异。
结论
BIS引导下的七氟醚麻醉可显著降低儿童腺样体切除术术后恶心和呕吐的发生率。今后还需要在其他手术和临床环境中进行研究,以进一步验证研究结果。


