揭开晕厥迷雾:直立倾斜试验(head-up tilt test, HUTT)
时间:2024-11-28 13:00:54 热度:37.1℃ 作者:网络
论坛导读:直立倾斜试验是一项用于评价自主神经功能的辅助检查方法,它是在实时监测患者心率、血压的基础上,通过倾斜床被动改变患者体位(平卧-倾斜站立-平卧),造成人体循环血量在重力作用下向下肢分布,引发人体的神经介导反射活动,并结合药物等手段进行诱发。该实验在疑似血管迷走神经性晕厥、直立性低血压、体位性心动过速综合征、直立位高血压、心因性假性晕厥、自主神经功能衰竭、不明原因的反复跌倒、癫痫等疾病的诊断和鉴别诊断中有着重要的临床应用价值。
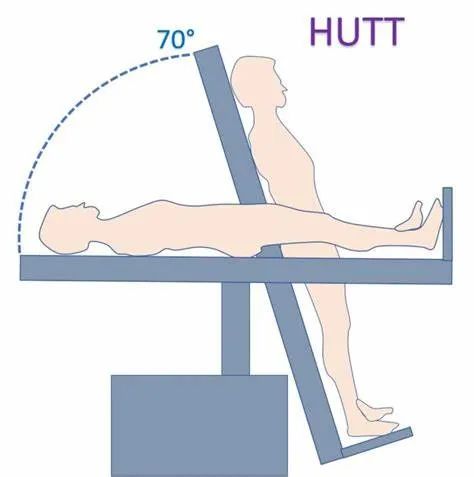
直立倾斜试验(head-up tilt test, HUTT)是利用直立倾斜检查床的倾斜角度让被检查者从平卧位转变为倾斜体位,实时监测血压、心电图等,用以检查静脉血管是否正常,是否会出现心率减慢、血压下降,甚至出现晕厥的一种无创检查方法。倾斜试验评估自主系统对直立应激的反应。既定的倾斜试验包括监测心率和血压;增加二氧化碳监测和脑血流监测扩大了其诊断产量,并允许评估脑血流调节。倾斜试验可检测到的常见综合征包括神经介导性晕厥(血管降压性、心迷走性或混合性)、直立性低血压、直立性心动过速综合征、低碳酸性脑低灌注和直立性脑低灌注综合征。
直立倾斜试验基础试验(被动站立)检查方法
平卧位5~10min,测定基线血压和心率。倾斜角度70°;倾斜持续时间:对于初始评估后划分为疑似血管迷走神经性晕厥和心因性假性晕厥患者,倾斜时间20~45min;对于评估划分为疑似直立位低血压、体位性心动过速综合征和自主神经功能衰竭的患者,倾斜30s~10min;对于延迟型直立位低血压患者,倾斜时间需延长至45min。
正常生理性反应判定:患者无不适反应。心率增加10~15次/min,收缩压下降<10mmHg,舒张压适当升高,潮气末二氧化碳分压35~45mmHg,脑血流速度于倾斜1、5、10min时分别≥90%、≥89%、≥86%的基础脑血流,脑电图波正常。
异常病理性反应判定:出现晕厥先兆或晕厥。收缩压<80mmHg,舒张压<50mmHg,或平均动脉压下降>25%或收缩压下降至90mmHg以下;心电图示窦性心动过缓(<40次/min)、窦性停搏>3s,或心率减慢>20%;一过性二度或二度以上房室传导阻滞、交界区心率。
直立倾斜试验药物诱发试验检查方法
当基础试验阴性时,可以于倾斜角度70°下,舌下含服硝酸甘油0.25~0.50mg,倾斜时间20min;或静脉滴注异丙肾上腺素1μg/min,每5min增加1μg/min,直至3μg/min。当用药后平均心率增加≥20%~25%的药前心率或最大心率≥120次/min时,停止用药。观察患者的症状、血压和心率变化。生理性反应和阳性反应判定标准同直立倾斜试验基础试验方法。青光眼、贫血患者慎用硝酸甘油。不推荐高血压、冠心病、甲亢和老年晕厥患者做异丙肾上腺素药物诱发试验。
直立倾斜试验的临床应用
建议直立倾斜试验规可用于血管迷走神经性晕厥、直立性低血压、体位性心动过速综合征、直立位高血压、心因性假性晕厥、自主神经功能衰竭、不明原因的反复跌倒、癫痫等疾病的诊断和鉴别诊断。
适应证
(1)反复不明原因晕厥(有或无结构性心脏病,排除心原性晕厥 );
(2)无先兆的单次晕厥或高风险外伤性不明原因晕厥;
(3)诊断和鉴别诊断血管迷走神经性晕厥、直立位低血压和体位性心动过速综合征;
(4)鉴别晕厥和非抽搐性癫痫;
(5)鉴别心因性假性晕厥;
(6)鉴别老年性晕厥和跌倒;
(7)血管迷走神经性晕厥和直立位低血压患者的训练治疗。
禁忌证
(1)评价晕厥患者的治疗效果;
(2)检查发现有自发或诱发晕厥;
(3)跌倒致严重事件及病情不稳定;
(4)颅内外严重血管狭窄,冠状动脉、主动脉瓣和二尖瓣重度狭窄,重度肥厚型梗阻性心肌病;
(5)重度贫血;
(6)严重心律失常;
(7)中重度高血压;
(8)妊娠。
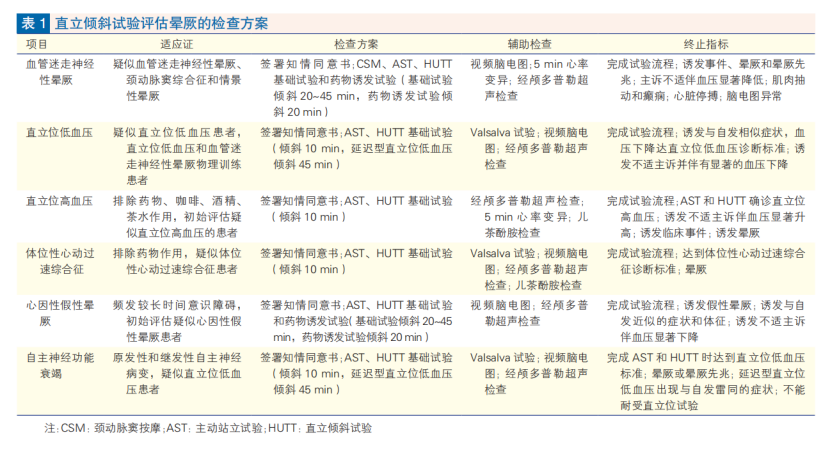
直立倾斜试验评估晕厥的检查方案
依据晕厥初始评估制定个体化的检查方案,对于提高直立倾斜试验诊断晕厥的价值、降低检查风险有着重要的意义。主动站立试验、颈动脉窦按摩、心率变异、Valsalva 试验、视频脑电图、经颅多普勒超声、潮气末二氧化碳分压测定和神经内分泌代谢等检查,可提高直立倾斜试验对于晕厥的鉴别诊断价值。
直立倾斜试验对老年人晕厥的诊断阳性率为 90%~100%,且安全性好。直立倾斜试验能为儿童血管迷走性晕厥的病因诊断提供客观证据,对于儿童具有较好的安全性和实用性,签署知情同意书后可进行该检查。
近年来的研究表明,直立倾斜试验在神经系统损伤如脑血管疾病和脑损伤的运动康复治疗中发挥着独特的作用。踏步和蹬车倾斜床可有效治疗运动员脊髓损伤。头低位倾斜床可用于检测迷走神经功能、压力反射敏感性、过敏性休克治疗、预防长期卧床失重性骨质疏松和治疗肌肉萎缩。
参考文献
Stick M, Leone A, Fischer F, Schulz JB, Maier A. Deep abdominal breathing reduces heart rate and symptoms during orthostatic challenge in patients with postural orthostatic tachycardia syndrome. Eur J Neurol. 2024 Oct;31(10):e16402. doi: 10.1111/ene.16402.
侯月梅,刘文玲.直立倾斜试验规范应用中国专家共识2022[J].中国循环杂志,2022,37(10):991-1001.
ACC/AHA/HRS Guideline for the Evaluation and Management of Patients With Syncope: A Report of the ACCA/AHA; Task Force on Clinical Practice Guidelines and the Heart Rhythm Society; 136 (5) e25–e59.
Aponte-Becerra L, Novak P. Tilt Test: A Review. J Clin Neurophysiol. 2021 Jul 1;38(4):279-286. doi: 10.1097/WNP.0000000000000625.
ESC Guidelines for the diagnosis and management of syncope. Eur Heart J 2018, 39 (21); 1883–1948


