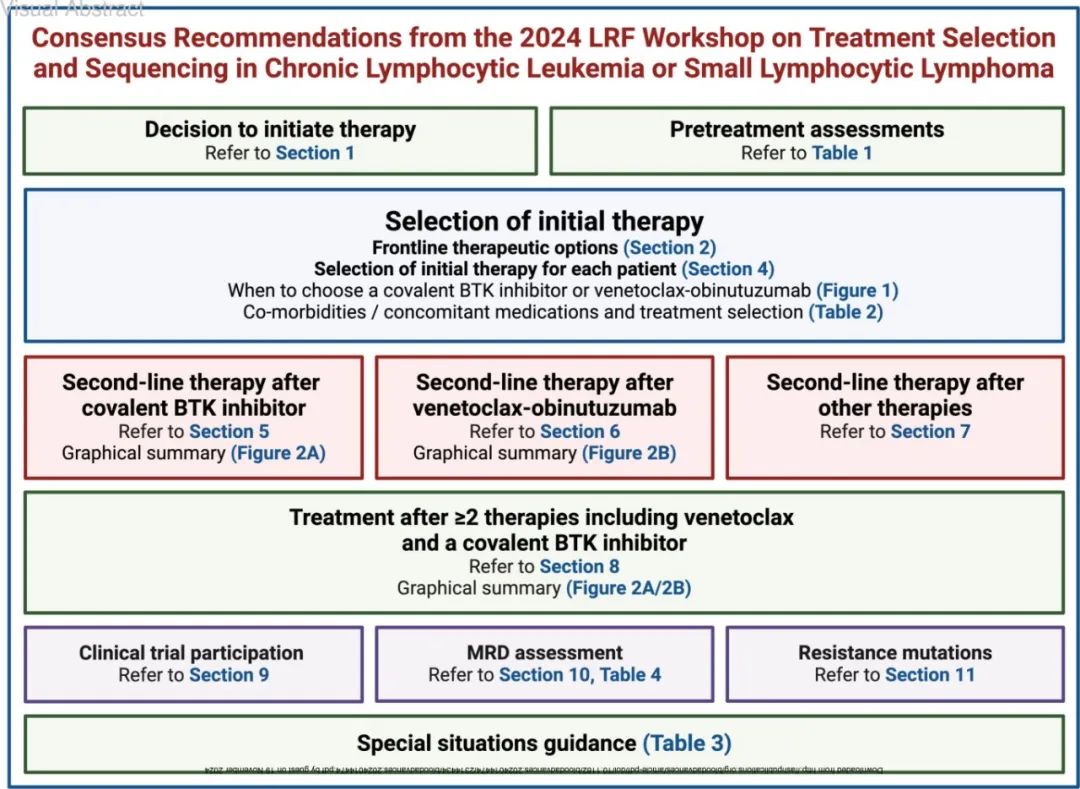
治疗CLL/SLL的共识建议,来自2024年淋巴瘤研究基金会研讨会
时间:2024-12-21 14:01:03 热度:37.1℃ 作者:网络
CLL/SLL的治疗
在过去的十年中,慢性淋巴细胞白血病或小淋巴细胞淋巴瘤(CLL/SLL)患者的治疗建议已经从传统的免疫化疗转向靶向治疗,已有多种新疗法,但还缺乏随机临床试验数据,因此为每位患者选择最佳治疗具有挑战性。此外许多患者仍在接受免疫化疗,表明指南与真实世界实践之间仍存在差距。
淋巴瘤研究基金会(Lymphoma Research Foundation,LRF)召集了一个由美国CLL/SLL专家小组组成的研讨会,以制定针对CLL/SLL患者的治疗选择和顺序的共识建议,相关建议汇编为治疗CLL/SLL的实用临床指南,可作为现有指南的补充。近日发表于《Blood Advances》
第一节。启动治疗的iwCLL标准
CLL/SLL启动治疗的指征(iwCLL指南2018)
CLL/SLL 引起的进行性骨髓衰竭
巨大、进展性或症状性淋巴结肿大或脾肿大
脾肿大或淋巴结肿大引起的症状
可归因于结外受累的症状或器官功能障碍
全身症状(例如无意的体重减轻、无感染的持续发热或盗汗或影响日常生活能力的疲劳)
自身免疫性并发症,包括皮质类固醇反应不佳的贫血或血小板减少症
快速进展性淋巴细胞增多症
第二节。一线治疗选择
如果对CLL/SLL进行初始治疗,建议不要使用传统的化疗药物,如氟达拉滨、环磷酰胺、苯达莫司汀和氯苯丁。
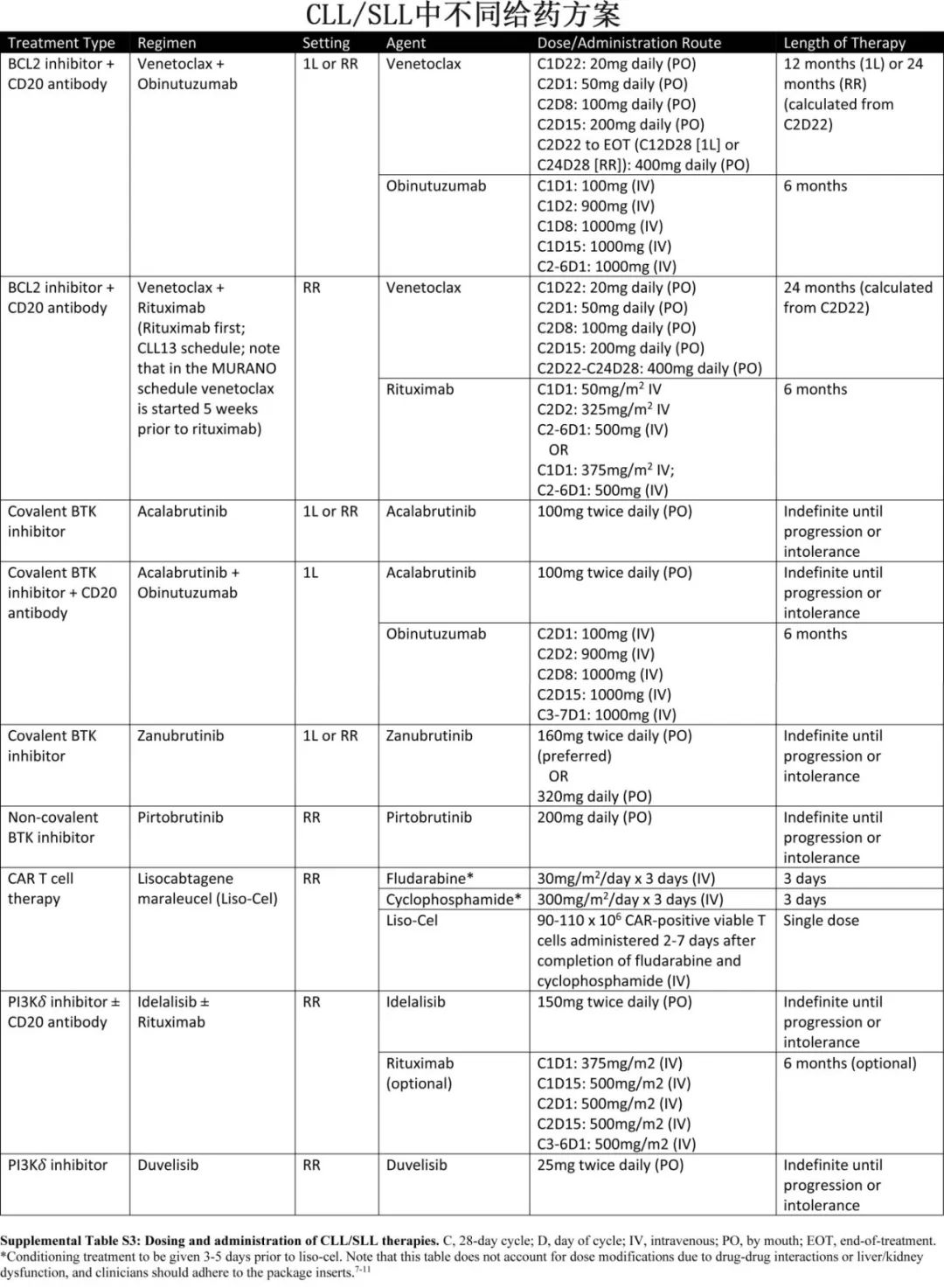
如果建议初始治疗CLL/SLL,推荐靶向药物,如维奈克拉-奥妥珠单抗(Ven-O)、阿可替尼±奥妥珠单抗或泽布替尼;BTK抑制剂需要持续治疗,Ven-O治疗超过12个月,BTK抑制剂-维奈克拉的有限期治疗结果值得期待。下图总结了不同给药方案。个性化治疗见第四节。
第三节。CLL/SLL中共价BTK抑制剂的选择
当共价BTK抑制剂(cBTKi)用于CLL/SLL时,建议使用二代cBTKi(阿可替尼或泽布替尼)。作者未指定哪个二代cBTKi作为首选,可根据患者合并症和二代cBTKi的安全性概况进行个性化选择.
第四节。初始治疗的选择
4.1具体治疗建议应该个性化
治疗前常规评估及其在预测预后和选择治疗方案中的作用见表1。个性化建议见图1。
表1.CLL/SLL治疗前的患者和疾病评估
评估
具体描述及其在预后和治疗选择中的作用
患者偏好
讨论治疗决策
由于CLL/SLL患者往往有多种合理的治疗方案,患者应参与所有治疗线的治疗讨论。这在一线环境中尤为重要,例如决定在cBTKi和维奈克拉-奥妥珠单抗之间进行选择时(第4.2节;图1A),以及在先前使用过维奈克拉和cBTKi的患者的三线治疗中选择pirtobrutinib或liso-cel时(第6.1节)。
体能状态和体格检查
ECOG体能状态
在每线治疗前评估患者的体能状态
体格检查
除了全面的体格检查(如皮肤、头颈、心脏、肺、腹部)外,还需评估淋巴结肿大、脾肿大的分布和大小。
可行性
前往医疗中心
维奈克拉±抗CD20单抗:在剂量递增期间需要频繁随访。
医疗资源
维奈克拉±抗CD20单抗:基于剂量递增期间的结果,医疗设施必须有能力获得STAT实验室和干预措施。
财务问题
口服治疗高费用:高费用可能会让部分患者望而却步。
Liso-cel:患者必须有照护者,可能需要患者和照护者暂时离开工作。
合并症
房颤或房扑
对于先前未治疗的CLL/SLL患者,需评估既往病史、活动性合并症和合并用药(可能影响二代cBTKi与维奈克拉-奥妥珠单抗之间的治疗选择)(表3;图1);在初步评估的基础上,额外的检查±转诊到相关的咨询医生(如心脏肿瘤科)可能会有所帮助。
心衰
大出血
高血压
室性心律失常
合并用药
抗凝药
华法林
LMWH、DOAC
抗板治疗
双重抗血小板治疗
单一抗血小板治疗
药物相互作用
每次治疗前必须仔细检查药物,因为同时使用华法林、非华法林抗凝药、单抗或双抗血小板治疗可能会影响治疗选择或需要调整(第4.3节;图1)。此外,建议筛选患者药物与考虑中的药物的潜在相互作用。当相互作用存在时,可与处方提供者一起确定是否有可接受的替代方案,并与肿瘤药学家一起确定对给药的影响。
器官功能
肝肾功能
通过全面的代谢检查来评估肾脏和肝脏功能障碍,并按照治疗方案说明书给药。肾功能不全也会增加TLS的风险
疾病负荷
血液学功能
对于有明显中性粒细胞减少症、贫血或血小板减少症的患者,骨髓穿刺活检有助于确定直接原因,如CLL/SLL相关原因(如骨髓浸润、脾隔离症、自身免疫性溶血性贫血或免疫性血小板减少症)与其他原因(如既往治疗引起的骨髓抑制或骨髓异常增生,或其他原因)。
CT影像学
基线CT扫描可用于可触及淋巴结肿大的或脾肿大患者的诊断,或考虑临床症状。考虑使用维奈克拉±CD20单抗治疗的患者应获得治疗前CT图像,以评估TLS风险。CT成像通常不用于诊断、连续监测、监视、常规监测治疗反应或进展。
TLS风险
通过CT成像检测到更大的疾病负荷(例如LN≥10cm或LN≥5cm, ALC≥25000L),以及存在明显的肾功能不全,可能增加TLS风险。应按照说明书进行TLS监测和预防措施
相关疾病
自身免疫并发症
临床显著的自身免疫性并发症会影响包括抗CD20单抗在内的治疗选择(章节3)。
分子检测
IGHV突变状态
诊断:可评估诊断时的IGHV突变状态,其与至初始治疗时间有关联。由于IGHV突变状态是固定的危险因素,因此只评估一次,而不会在后续治疗中重复。
TP53突变
诊断:虽然经常在诊断时进行TP53突变检测,但TP53突变不会影响不符合iwCLL 2018标准的患者开始治疗的管理。
每线治疗前:在每线治疗之前进行TP53突变检测,因为TP53突变会影响治疗选择(第4.4节;图1c)。部分基因panel包括额外的基因ATM、NOTCH1、SF3B1和RAS/RAF突变,它们可提供关于患者疾病的额外生物学信息,但不影响患者管理。
接受过BTK抑制剂治疗:对于接受过BTK抑制剂治疗的患者,检测与BTK抑制剂耐药相关的BTK和/或PLCG2突变可能提供有关患者疾病和潜在耐药性的生物学信息;即使检测到这些突变,患者仍可能对BTK抑制剂有反应。(11节)
FISH用于17p del、11q del、 +12和13q del,以及适用时的t(11;14)
诊断:虽然经常在每线治疗之前获得FISH来评估17p缺失、11q缺失、13q缺失和12三体,但17p缺失不影响不符合iwCLL 2018标准的患者开始治疗的管理。
每线治疗前:在每线治疗前获得FISH来评估17p缺失、11q缺失、13q缺失和12三体,因为17p缺失会影响治疗选择(第4.4节;图1c)。虽然11q缺失在传统免疫化疗中会带来不良预后,但在现代疗法中却不会出现这种情况。
注意t(11;14):如果仅在外周血中诊断出CLL,则需要FISH检查t(11;14)来评估套细胞淋巴瘤。FISH检测t(11;14)通常足以排除套细胞淋巴瘤,但在某些情况下(例如当循环疾病的免疫表型在其他方面并非典型套细胞淋巴瘤[例如CD200阴性和 CD23 阴性])可能需要组织学证实。
CpG-stimulated核型
诊断:获得CpG刺激中期核型或SNP阵列来评估诊断时的核型复杂性,但这些结果不会影响不符合iwCLL 2018标准的患者开始治疗的管理。
每线治疗前:获得CpG刺激的中期核型或SNP阵列来评估核型复杂性,因其与了解预后有关。然而目前并不影响治疗选择(第4.4节)。
预后系统
CLL-IPI评分
CLL-IPI是一种经过验证的预后模型,适用于接受一线治疗的CLL/SLL患者,可预测无进展生存期(靶向治疗或传统化疗)±总生存期(传统化疗),以及未经治疗患者的主动监测(预测至初始治疗时间)。
BALL风险评分
BALL评分来自接受cBTKi治疗的RR型CLL/SLL患者,并已在接受cBTKi、PI3K𝛿、维奈克拉为基础的治疗的复发或难治性CLL/SLL患者中得到验证,该评分可作为总生存期的预后。此外,低危BALL评分(0-1)与对liso-cel产生应答的可能性较高相关。
4因素模型
在接受伊布替尼治疗的CLL/SLL患者中推导并验证了4因素模型,可预测无进展生存期、总生存期以及BTK和PLCG2突变的累积发生率。
怀疑Richter转化
临床怀疑Richter转化为DLBCL或HL的情况
有B症状、快速进展、不对称进展或无其他原因(如溶血)的LDH显著升高的患者应考虑Richter转化。
FDG-PET/CT成像指导活检
如果怀疑Richter转化,应进行FDG-PET成像。由于在FDG-PET成像上,CLL/SLL通常非高代谢,因此使用 FDG-PET/CT 成像来识别更多 FDG摄取疾病部位进行活检,以排除 Richter 转化(可行时首选切除活检)。

4.2. 在选择二代cBTKi和Ven-O作为初始治疗时,患者偏好非常重要因素。影响患者偏好的关键差异包括:1)治疗直到进展或不耐受vs有限期治疗,2)口服治疗vs增加静脉注射奥妥珠单抗,3)治疗前8周有限vs频繁随访/实验室检查。
4.3对于合并华法林或双重抗血小板治疗(DAPT)、有大出血史且有持续出血风险的患者,或有室性心律失常史且有持续的室性心律失常风险的患者,强烈推荐使用Ven-O而非cBTKi。虽然同时使用非华法林抗凝剂或单一抗血小板治疗,或房颤或房扑病史会影响治疗选择,但二代cBTKi(阿可替尼或泽布替尼)也可作为备选项(表2;图1)。
表2. 既往病史、活动性合并症和伴随药物治疗,以及治疗选择
非华法林抗凝药和/或单一抗血小板治疗
与伊布替尼相比,阿可替尼或泽布替尼的出血风险似乎较低,但仍有3-5%的患者发生大出血。联合使用非华法林抗凝药或抗血小板治疗会增加出血风险,可能倾向于Ven-O,但主要出血风险的绝对差异很低(<1-2%),二代cBTKi仍是合理选择。明确抗凝/抗血小板治疗的指征以及是否需要继续使用也很重要。
华法林抗凝药
反对华法林与cBTKi合用的建议来自伊布替尼的早期1期试验,该试验报告了接受华法林的患者出现硬膜下血肿,导致后续研究排除了华法林合用。在华法林患者中使用cBTKi存在禁忌,使用替代抗凝剂通常是可以接受的,甚至首选。
双重抗血小板治疗
关于双重抗血小板治疗和cBTKi同时使用的安全性数据有限,因为双重抗血小板治疗在cBTKi研究中非常罕见。然而与阿司匹林相比,双重抗血小板治疗的主要出血风险可能已经增加了2倍(即使不添加cBTKi),从而导致额外的抗血小板作用。因此强烈推荐在双重抗血小板治疗的患者中使用Ven-O而非cBTKi。
出血史
有持续风险的大出血史(例如由于潜在的出血性疾病或出血源不受控制)通常排除在cBTKi的研究之外,强烈建议在这些患者中使用Ven-O而非cBTKi。单独存在的瘀伤或瘀点不能预测大出血,也不应影响治疗选择。
房颤或房扑史
与伊布替尼相比,阿可替尼或泽布替尼的AF风险较低(12个月累积发生率为2% vs 9%)。持续性或阵发性房颤患者可以安全地使用二代cBTKi治疗,尽管偶尔会导致复发性房颤,并且使用抗凝或抗血小板治疗减少房颤卒中会增加出血风险
室性心律失常史
室性心律失常非常罕见,伊布替尼组每1000人年发生6-8例,阿可替尼或泽布替尼组发生的频率较低。cBTKi相关室性心律失常的危险因素在很大程度上未知,室性心律失常可能发生在没有已知心脏病的患者中。强烈建议有室性心律失常病史的患者不要使用cBTKi,除非基础疾病得到解决。
高血压
高血压不影响对Ven-O或cBTKi的治疗选择,部分原因在于,与伊布替尼相比,阿可替尼的高血压发病率较低,使其成为未控制或难以控制的高血压患者的cBTKi选择
心衰
心衰并非单一疾病,可能有不同的临床表现,每种表现与治疗风险的相互作用不同。例如,虽然对于肿瘤溶解综合征风险较高的维奈克拉治疗患者,容量过载可能使静脉输液管理复杂化,但这种短期风险可能更优,因为基线心力衰竭会增加与BTKi相关的心血管风险。
4.4. 在考虑分子风险因素时,对治疗选择影响最大的是del(17p)或TP53突变(TP53M),它们会影响对二代cBTKi(阿可替尼或泽布替尼)的治疗选择。鉴于在该人群中缺乏cBTKi和Ven-O的直接比较,并考虑到包括患者偏好在内的其他因素,对于del(17p)/TP53M的CLL/SLL患者,Ven-O也可作为备选项。
第五节。一线cBTKi后的二线治疗(图2A)
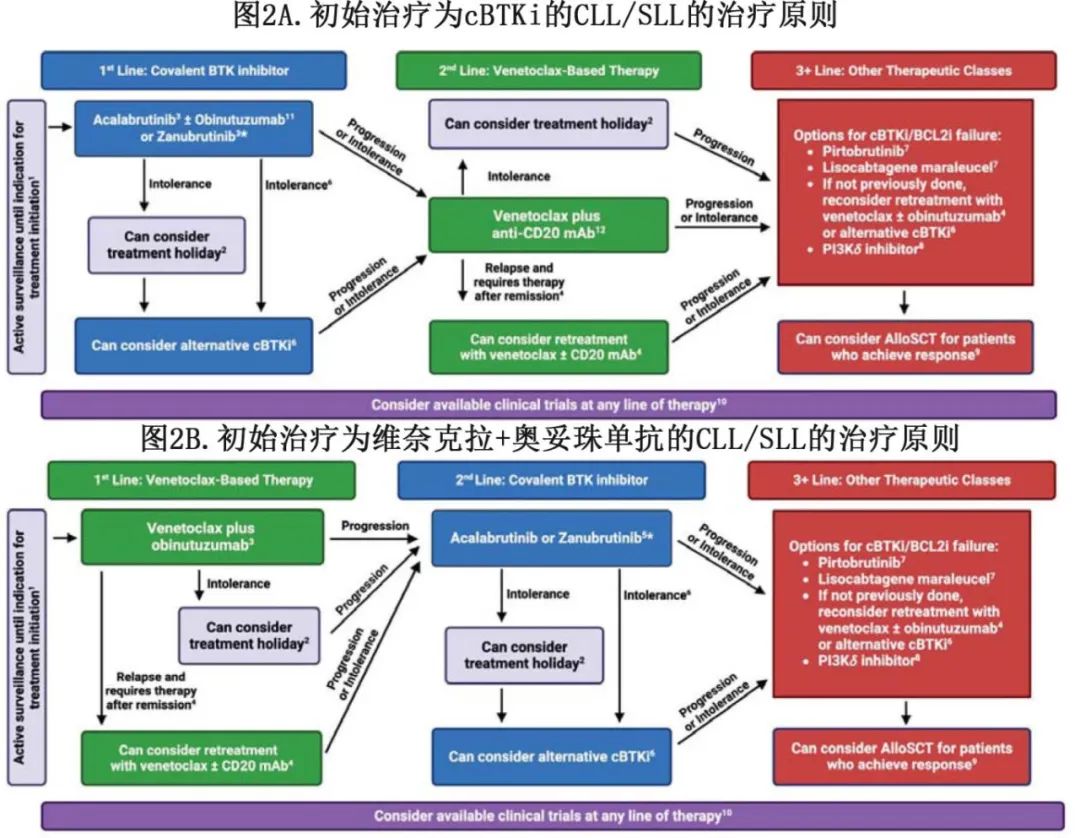
5.1. 对于一线cBTKi后需要二线治疗的患者,如果替代cBTKi不合适或非首选,推荐维奈克拉联合CD20单抗。虽然利妥昔单抗联合维奈克拉已获批用于复发或难治性CLL/SLL患者,但大多数专家组建议在这种情况下使用奥妥珠单抗联合维奈克拉。
表3.特殊治疗场景
主题
共识声明
论证和支持文献
(A) 何时考虑治疗假期
对于因不耐受而停止治疗的CLL/SLL患者,可以考虑治疗假期。
该建议是基于以下结果:在对治疗有反应的CLL/SLL患者中,部分因不耐受而停止治疗的患者仍获得持久无治疗缓解。但很少有数据可以指导选择治疗假期的患者。专家组认为应考虑几个因素,例如治疗的持续时间和反应的质量,以预测哪些患者在治疗后仍将保持无进展。在一项连续治疗≥6年后选择性停用伊布替尼的单臂研究中,大多数患者在≥1年的无治疗间隔后疾病下降或稳定。根据MURANO的治疗后MRD动力学数据,存在高危分子特征时MRD翻倍更快,专家组更倾向于考虑没有高危分子特征的患者给予治疗假期。
(B)如何从cBTKi转化为维奈克拉±抗CD20单抗
对于使用cBTKi治疗的进展性疾病患者,推荐使用维奈克拉±一种抗CD20单抗,专家小组建议一段时间的重叠治疗(介于1周到2个月),一旦有证据表明疾病得到控制,cBTKi通常停止治疗。
当CLL对cBTKi产生耐药性时,通常会出现耐药CLL细胞亚克隆和仍对cBTKi有反应的细胞亚克隆。因此,突然停止cBTKi而不转向另一种治疗可导致CLL的快速进展。每个批准的cBTKi联合维奈克拉和抗CD20单抗的安全性数据都是可用的。建议在停止cBTKi之前启动维奈克拉±一种抗CD20单抗,因为一段重叠期可以防止疾病的快速进展。一旦有疾病控制的证据(例如淋巴细胞计数减少、淋巴结肿大、脾肿大和/或CLL相关症状),cBTKi可以停止;这段时间从1周到2个月不等
(C)如何在再治疗环境中给予维奈克拉±抗CD20单抗
当推荐使用维奈克拉±抗CD20单抗再治疗时,应根据患者的个体化情况决定是否添加抗CD20和最佳治疗时间
关于维奈克拉再治疗的最佳方案(维奈克拉单药治疗或维奈克拉联合利妥昔单抗或奥妥珠单抗)缺乏数据。在维奈克拉再治疗的最大系列中,维奈克拉作为单药(45.7%)或联合利妥昔单抗(28.2%)、哦通知贷款(10.9%)、伊布替尼(4.4%)或其他药物(10.9%)。当抗CD20单抗与维奈克拉联合进行再治疗时,大多数专家组建议使用修改后的CLL14计划启动奥妥珠单抗+维奈克拉(参见第5.2节)。应该像MURANO研究那样在24个月后停止维奈克拉,还是直至疾病进展或不耐受,目前尚无答案。一项正在进行的前瞻性研究评估在相同方案的一线治疗后再用维奈克拉+奥妥珠单抗进行治疗,将提供使用该策略的前瞻性数据(ReVenG;NCT04895436)。
(D) cBTKi后维奈克拉未暴露患者中,何时考虑超说明书使用pirtobrutinib
对于基于维奈克拉治疗有医学禁忌症的患者,维奈克拉未暴露可在 cBTKi后考虑使用pirtobrutinib(超说明书)。
基于BRUIN研究,Pirtobrutinib获FDA批准用于既往≥2线治疗的CLL/SLL患者,包括cBTKi和维奈克拉。重要的是,BRUIN研究纳入维奈克拉未暴露患者(n=154),事后分析显示2年PFS为83.1%。因此,在以维奈克拉为基础的治疗有医学禁忌症的情况下,可以考虑在维奈克拉未暴露的cBTKi后患者中使用pirtobrutinib。
5.2. 对于因不耐受而停用cBTKi并需要进一步CLL/SLL治疗的患者,可以考虑其他二代cBTKi(阿可替尼或泽布替尼),除非不耐受的原因为危及生命或器官的情况。
第六节。一线Ven-O后的二线治疗(图2B)
6.1. 对于在一线Ven-O治疗后需要二线治疗的患者,如果不首选维奈克拉±CD20单抗再治疗时,建议使用二代cBTKi (阿可替尼或泽布替尼)。
6.2. 对于既往接受过维奈克拉和CD20单抗治疗、后续疾病进展并需要治疗的患者,如果对维奈克拉耐受良好且在停止维奈克拉后1年内疾病未进展的患者,可以考虑再接受维奈克拉±CD20单抗治疗。
第七节。其他治疗后的二线治疗
7.1.既往细胞毒化疗
如果CLL/SLL患者仅接受过免疫化疗并需要后续治疗时,建议使用二代cBTKi(阿可替尼或泽布替尼)或维奈克拉联合CD20单抗,分别见6.1节和5.1。第4部分描述了如何在初治CLL/SLL患者中选择cBTKi或Ven-O,并可外推至此部分。
7.2. 既往cBTKi和BCL2抑制剂治疗±奥妥珠单抗
最佳二线治疗方法尚不明确。如果cBTKi-BCL2抑制剂方案在持续缓解期间停止治疗,则二线治疗选择可包括二代cBTKi或维奈克拉±CD20单抗治疗(如第6.2节所述)。另外,对于cBTKi-BCL2抑制剂联合治疗原发性难治的患者,在考虑后续CLL/SLL治疗之前,可能需要进行额外的检查以排除Richter转化(表1)。
第八节。≥2线治疗(包括维奈克拉和cBTKi)后的治疗顺序
可以重新考虑过渡到其他二代cBTKi(第6.2节)或维奈克拉±CD20单抗再治疗(第5.2节)。见图2。
8.1. 对于≥2线治疗(包括维奈克拉和cBTKi)的CLL/SLL患者,如果不首选维奈克拉±CD20单抗再治疗或过渡到其他cBTKi,推荐在大多数情况下使用Pirtobrutinib。对于适合患者,lisocabtagene maraleucel(liso-cel)也应考虑用于该线或后线治疗。
8.2. 对于先前对维奈克拉、cBTKi和pirtobrutinib等三种治疗方法均难治的CLL/SLL患者,如果使用liso-cel治疗或参与临床试验不可行或非首选,应考虑使用PI3K𝛿抑制剂。
8.3. 如果CLL/SLL患者对包括维奈克拉和cBTKi在内的至少2线治疗难治,并且对后续治疗获得缓解,可以考虑转诊给CLL专家讨论是否进行异基因造血干细胞移植(alloSCT)
第九节。临床试验
如果临床试验可行且研究目标非常适合患者的优先事项,所有CLL/SLL患者应考虑参加临床试验。
第十节。MRD
MRD可提供了CLL/SLL患者接受维奈克拉或liso-cel治疗的预后信息,但尚未证明在cBTKi治疗的CLL患者中具有预后价值。组关于在CLL/SLL患者的常规治疗中使用MRD的建议见表4。
表4.MRD评估
主题
共识声明
论证和支持文献
(A)MRD用于指导治疗
在维奈克拉计划疗程结束时利用MRD状态作为指导治疗决策,目前还不是标准操作。
尽管MRD引导治疗可以增加达到uMRD4(<10-4)的患者比例,但目前没有证据表明可以转化为改善临床结局。
(B)MRD 检测方法
免疫测序(例如Adaptive ClonoSEQ)是首选MRD方法,因其 FDA批准用于CLL/SLL,具有更高的灵敏度(<10-6)和可重复性,但需要基线测序。值得注意的是,大多数前瞻性临床试验数据都依赖于流式细胞术进行MRD检测。流式细胞术对uMRD的灵敏度<10-4,不需要基线测序,是一种可接受的MRD检测方法。
免疫测序是目前首选MRD方法,基于FDA批准的体外诊断(ClonoSEQ测定,Adaptive Biotechnologies)的可用性,比流式细胞术具有更高的灵敏度。目前iwCLL对uMRD的定义使用<10-4 (uMRD4)的cutoff值,流式细胞术对uMRD4有足够的灵敏度。可检测MRD <10-4目前意义不明确,因此可能会给患者带来不必要的担忧。流式细胞术在大多数中心更容易获得。
(C)对于维奈克拉±抗CD20单抗或liso-cel,进行外周血MRD检测
维奈克拉±抗CD20单抗:
-鼓励在计划疗程结束时进行外周血MRD检测,因为MRD是重要预后指标。
-目前没有足够数据支持常规MRD检测在中间时间点或监测中的预后或预测作用。
Lisocabtagene maraleucel:
-鼓励在第30天、第3个月和第6个月进行外周血MRD检测,因为MRD是重要预后指标。
建议在接受维奈克拉或liso-cel治疗的CLL/SLL患者中检测MRD是基于前瞻性研究的证据,这些证据表明治疗结束时MRD4状态与生存结局存在相关性。在先前接受过维奈克拉和奥妥珠单抗治疗的CLL/SLL患者中,治疗结束时uMRD4与更长的PFS和OS相关。在先前接受过维奈克拉联合利妥昔单抗治疗的患者中,治疗结束时uMRD4与更长的PFS相关。在先前接受过liso-cel治疗的患者中,有初步证据表明uMRD4与PFS相关。也可在接受维奈克拉为基础的治疗的患者的中间时间点检测MRD,这是基于CLL14研究的MRD动力学数据,表明部分治疗结束时MRD4可检测的患者有MRD水平上升的证据,还可提供关于潜在的维奈克拉耐药信息
(D) BTK抑制剂的MRD检测
不建议接受BTKi持续治疗的CLL/SLL患者进行MRD检测
不建议对接受持续治疗的CLL/SLL伴BTKi患者进行MRD检测,因为在这种情况下,MRD状态与生存结局之间缺乏关联
(E)骨髓MRD检测
除临床试验外,不鼓励骨髓活检单纯用于MRD评估。
外周血和骨髓在流式细胞术或免疫测序检测uMRD4时显示出相对较高的一致性(85-90%)。虽然评估骨髓MRD可以在10-15%的外周血uMRD4患者中检测出MRD4,但外周血MRD评估在临床实践中更为实用。此外,大多数将uMRD4与生存结局联系起来的数据依赖于外周血MRD评估
第十一节。耐药突变
在接受BTKi治疗的患者中,检测与BTKi耐药性相关的突变可能提供有关患者疾病和潜在耐药性的生物学信息。然而即使BTK和PLCG2发生突变,患者仍可能继续对BTKi有反应,目前耐药突变不应成为改变治疗的唯一原因。
总结
CLL/SLL患者的治疗选择应个体化,治疗前评估应包括临床评估和细胞遗传学和分子特征测试。在选择治疗方案时应考虑治疗线数、既往治疗、合并症和伴随用药,并根据患者的偏好进行共同决策。表5总结了进行中的研究。
表5.未来方向
无症状高/极高危CLL/SLL患者的管理
S1925 研究正在评估早期固定持续时间的维奈克拉-奥妥珠单抗治疗无症状的高/极高危 CLL/SLL 患者(基于CLL-IPI,但不符合 iwCLL 标准)的疗效,并与满足传统 iwCLL 标准时开始使用维奈克拉-奥妥珠单抗进行比较 (NCT04269902)。如果早期治疗可导致高危患者的主要终点OS改善,或将影响推荐。
CLL/SLL一线和二线治疗的最佳顺序
直接比较目前推荐的一线治疗方案的前瞻性数据无法确定CLL/SLL患者的标准初始治疗。可等待正在进行的CLL17研究的结果,该研究纳入未经治疗且需要治疗的患者随机接受伊布替尼(连续)、维奈克拉-奥妥珠单抗(12个月)或维奈克拉-伊布替尼(15个月)(NCT03406156)。如果观察到OS差异,或者如果PFS倾向于有限期治疗方案,将告知治疗顺序(例如以cBTKi还是维奈克拉-奥妥珠单抗为最优一线治疗);而如果仅有PFS差异证实持续使用伊布替尼优于有效期治疗方案,结果将很难解释。
cBTKi/BCL2抑制剂联合治疗CLL/SLL的潜在未来影响
GLOW研究证实伊布替尼-维奈克拉可行。可以期待(A) 阿可替尼-维奈克拉+/-奥妥珠单抗对比免疫化疗(NCT03836261)、(B) 泽布替尼-sonrotoclax对比维奈克拉-奥妥珠单抗治疗初治CLL/SLL (NCT06073821)的注册3期研究结果,以及阿可替尼-维奈克拉对比维奈克拉-奥妥珠单抗(NCT05057494)的3期研究结果。如果阿可替尼-维奈克拉或泽布替尼-sonrotoclax获批,还将引发关于有限期一线cBTKi/BCL2i治疗后最佳二线治疗的新问题
CLL/SLL的新型疗法
目前正在为CLL/SLL患者开发的新型研究性治疗药物包括下一代共价和非共价BTK抑制剂和BCL2抑制剂,以及BTK降解剂和CD20xCD3双特异性抗体。此外,虽然目前可用的数据不支持在CLL/SLL中使用三药方案(即Ven-O联合伊布替尼[IVO]、阿可替尼[AVO]或泽布替尼[BOVen]),但期待CLL13研究的长期随访结果(Ven-O vs IV vs IVO)。
MRD引导的治疗
MRD可为CLL/SLL 患者提供接受基于维奈克拉治疗或 liso-cel 的预后信息,然而尚无证据表明基于 MRD 的治疗可改善临床结局。许多 CLL/SLL 研究纳入基于 MRD 的治疗决策,虽然这些数据可能为 MRD 在 CLL/SLL 患者常规治疗中的应用提供信息,但尚无研究证实患者的临床结局因为MRD引导治疗而而更好。未来的试验设计可以进行随机化,给予基于MRD的治疗决策对比标准治疗
耐药突变检测在常规治疗实践中的作用
期待对接受共价和非共价 BTK 抑制剂并随后进展的患者进行额外随访,这些数据可能揭示不同BTK抑制剂的耐药突变模式的差异,并且特异性耐药突变与当前和后续治疗的临床结局之间的相关性可能最终为后续治疗的选择和顺序提供信息
参考文献
Soumerai JD, et al. Consensus Recommendations from the 2024 Lymphoma Research Foundation Workshop on Treatment Selection and Sequencing in CLL or SLL.Blood Adv . 2024 Nov 19:bloodadvances.2024014474. doi: 10.1182/bloodadvances.2024014474.


