病例分享 | 脾脏硬化性血管瘤样结节性转化一例
时间:2024-12-05 13:26:51 热度:37.1℃ 作者:网络
1病史:
女性,51岁,“体检发现脾脏占位半年”入院
2辅查:
腹部CT(图1):脾脏前份见团状混杂密度影,其内见斑点状钙化,直径约49mm,增强扫描呈持续性强化。
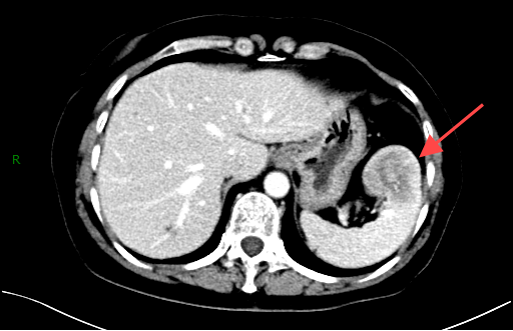
图1 腹部CT:脾脏前份见团状混杂密度影,其内见斑点状钙化。
3组织病理活检
3.1大体肉眼观(图2):全切脾脏一个,大小112*70*30mm,表面被膜完整光滑,局部见孤立性肿块40*35*22mm,肿块与周围脾脏组织界限清,无明显包膜,肿块切面呈不规则瓷白色结节状,质韧,部分与脾脏组织交错分布。余脾组织,切面暗红色,质软。
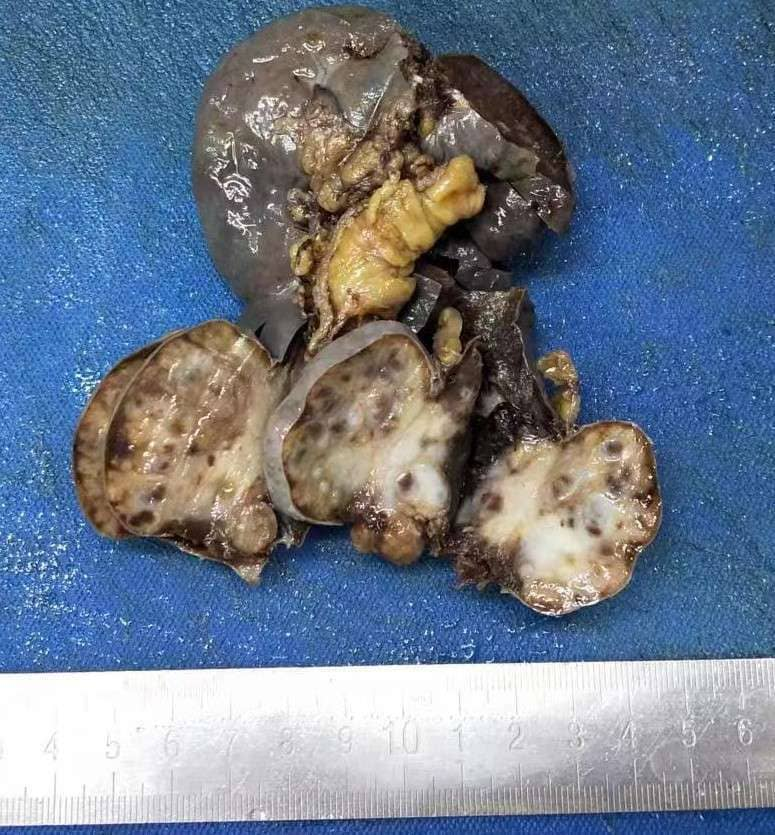
图2 大体肉眼观见脾脏局部见孤立性肿块,肿块与周围脾脏组织界限清,切面呈不规则瓷白色结节状,质韧,部分与脾脏组织交错分布。
3.2镜下观(图3-图6):低倍镜下肿块内大小不一,圆形或椭圆形的血管瘤样或肉芽肿样结节,部分融合。周围有多少不等同心圆状排列的胶原纤维包绕,分隔结节,结节间纤维结缔组织玻璃样变性或黏液样变性,局部见钙化及含铁血黄素沉积。高倍镜下结节由裂隙样或血窦样毛细血管构成,血管腔隙内内皮细胞肥胖,核呈胖梭形、卵圆形,无异型性,罕见核分裂象,胞质丰富,淡染,空泡状,形似泡沫细胞,似肉芽肿性病变,但无多核巨细胞存在。结节中央血管腔内有少量的红细胞,可外渗。结节边缘散在少量不等量的中性粒细胞、淋巴细胞、浆细胞和组织细胞浸润。

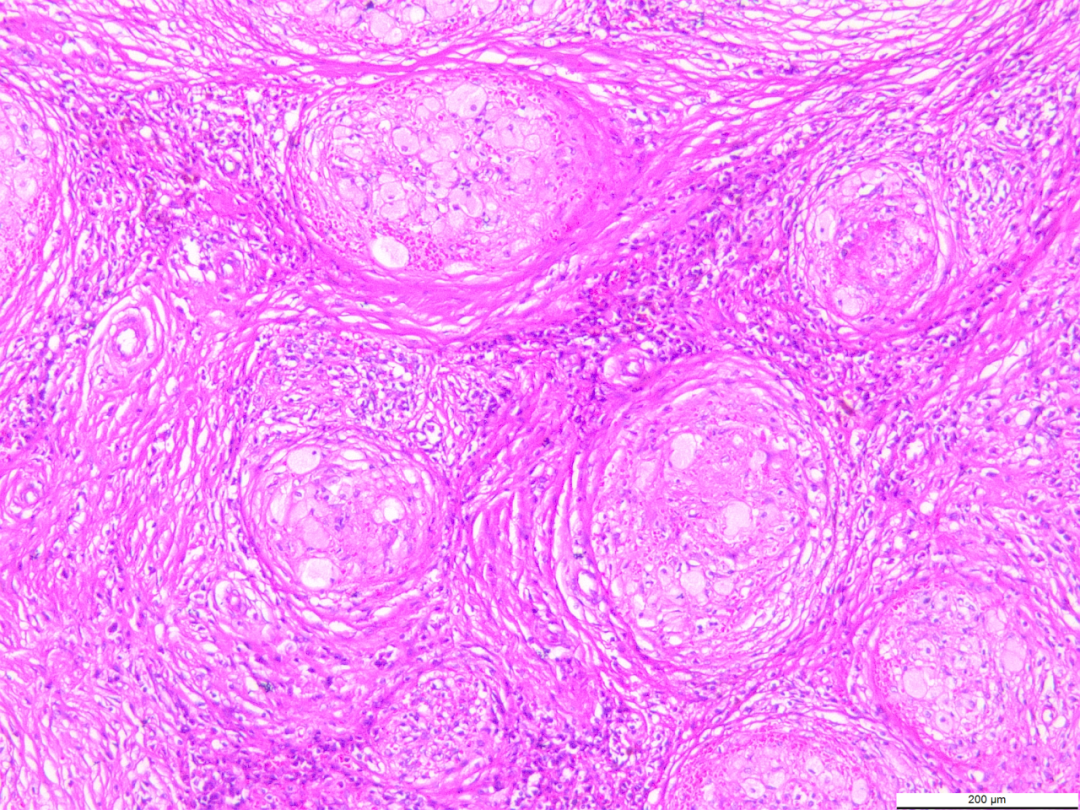
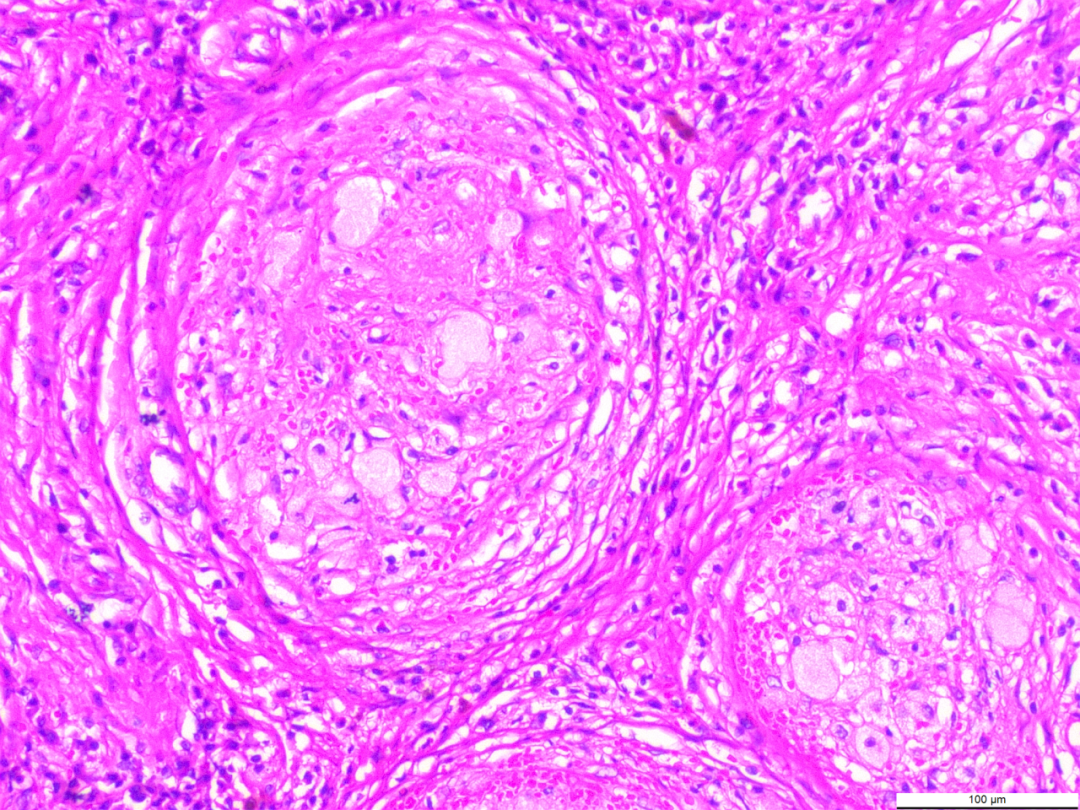
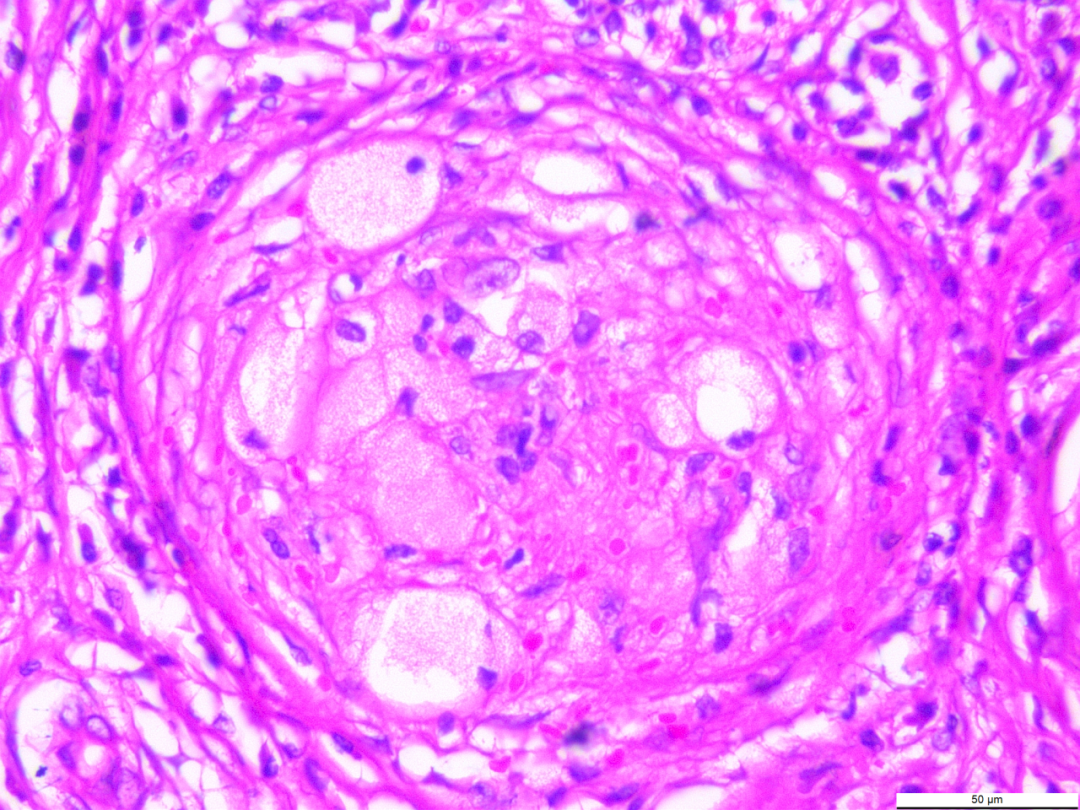
图3-图6低倍镜下肿块内大小不一,圆形或椭圆形的血管瘤样或肉芽肿样结节,部分融合。周围有多少不等同心圆状排列的胶原纤维包绕,分隔结节,高倍镜下结节由裂隙样或血窦样毛细血管构成,血管腔隙内内皮细胞肥胖,核呈胖梭形、卵圆形,无异型性,罕见核分裂象,胞质丰富,淡染,空泡状,形似泡沫细胞,似肉芽肿性病变,但无多核巨细胞存在。
3.3免疫组化:结节内窦隙样、圆形或不规则形血管腔内皮细胞及部分血管梭形细胞CD34、CD31均呈弥漫强阳性(图7),以及F8阳性;结节中卵圆形细胞、胖梭形细胞(泡沫细胞)及结节外的组织细胞表达CD68(图8)及CD163;围绕结节周围的纤维细胞及结节内血管平滑肌表达SMA(图9);Vimentin在结节内的泡沫细胞及内皮细胞表达,结节外的内皮细胞、成纤维细胞及其他间叶细胞上表达;结节内外炎细胞表达LCA;部分表达CD8;Ki67增值指数2%~5%(图10),而CD21、CD23、ALK、S100、HMB45均不表达。
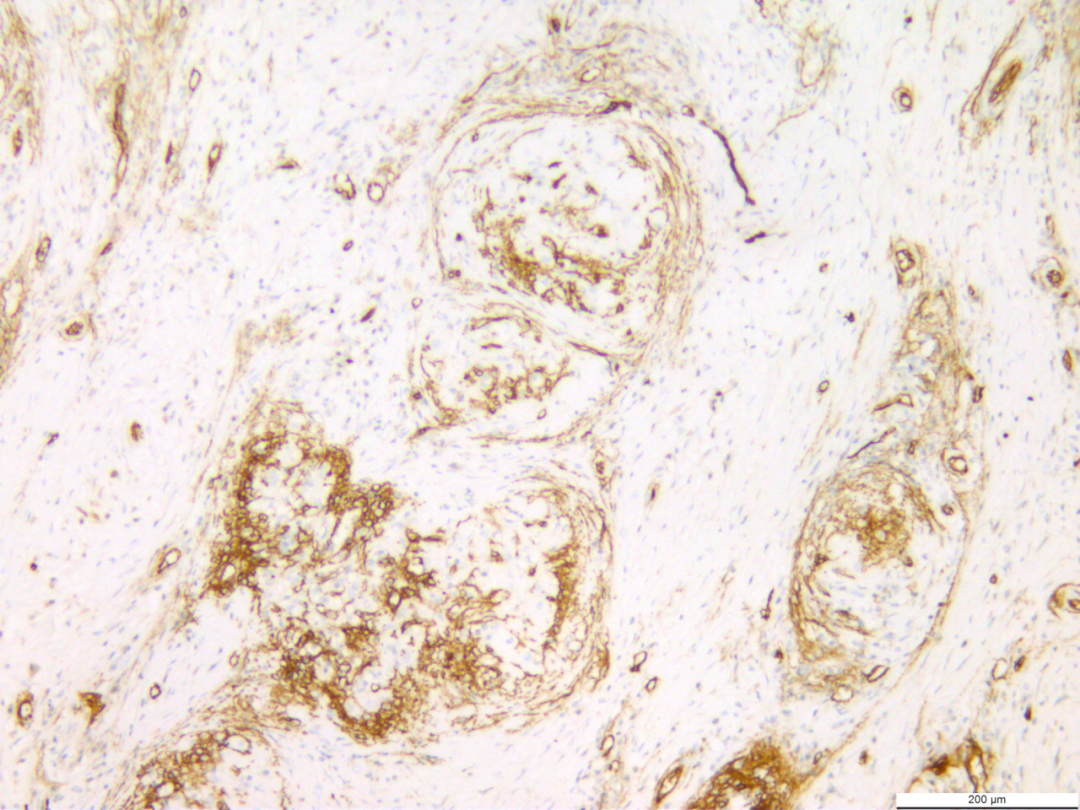
图7 结节内窦隙样、圆形或不规则形血管腔内皮细胞及部分血管梭形细胞CD34均呈弥漫强阳性。
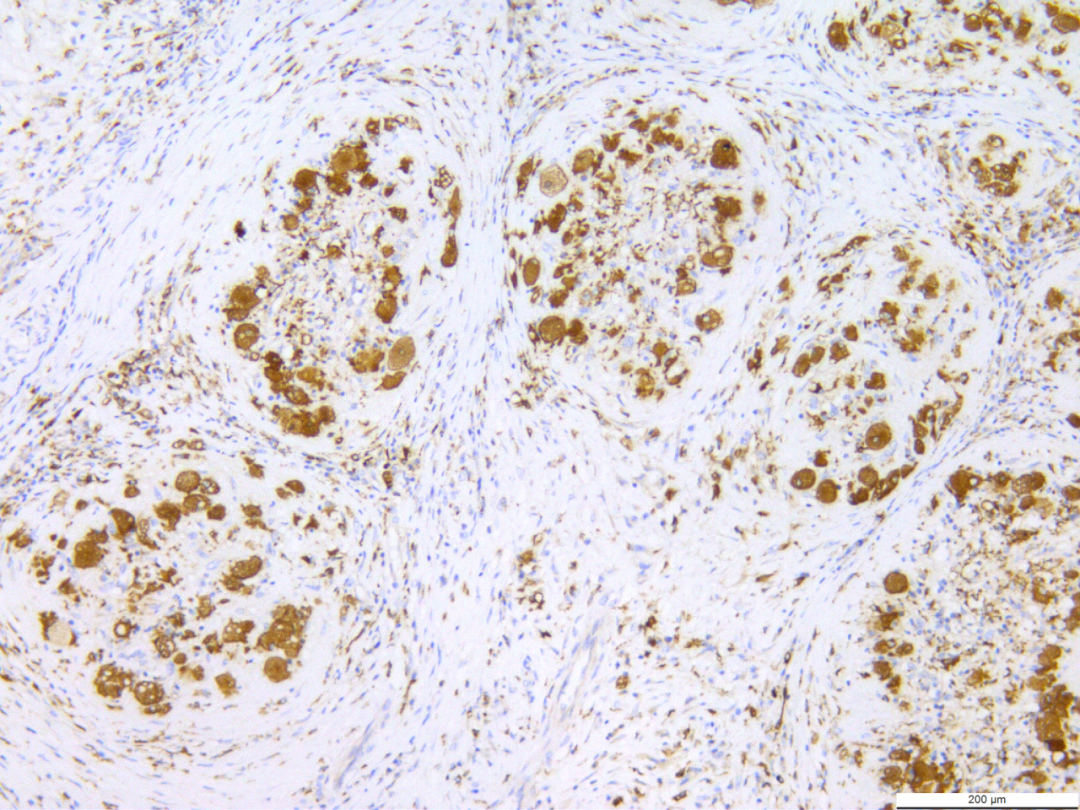
图8 结节中卵圆形细胞、胖梭形细胞(泡沫细胞)及结节外的组织细胞表达CD68。
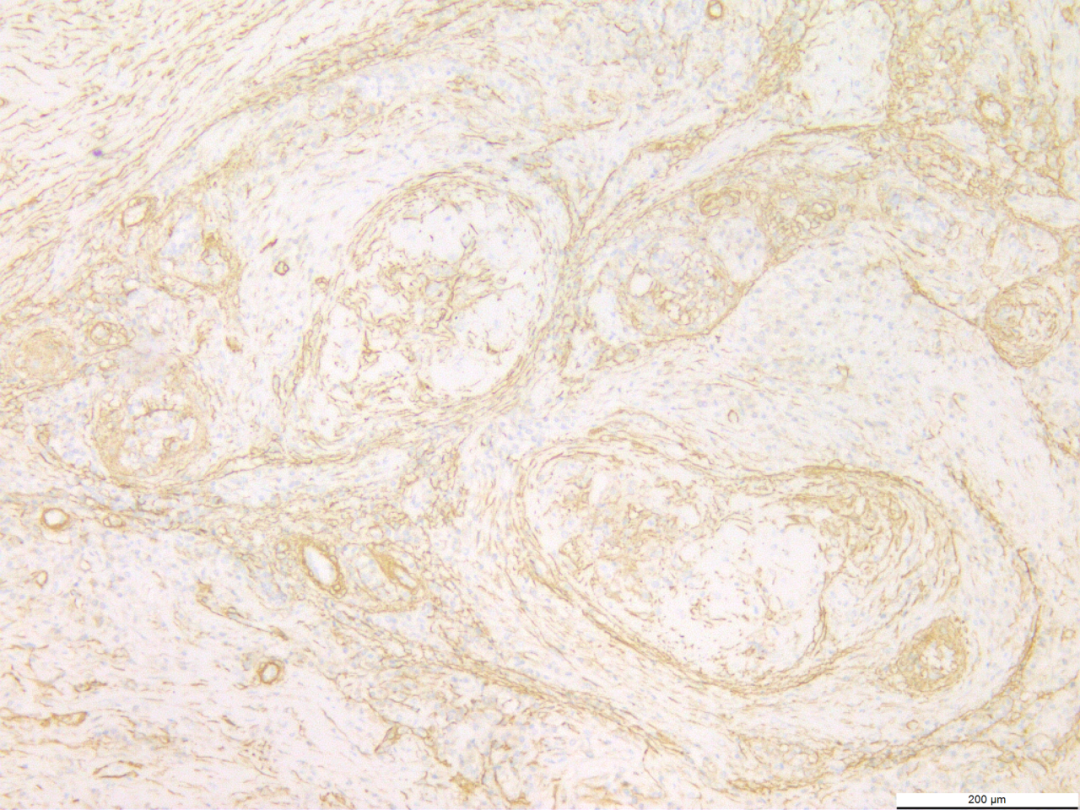
图9 围绕结节周围的纤维细胞及结节内血管平滑肌表达SMA。
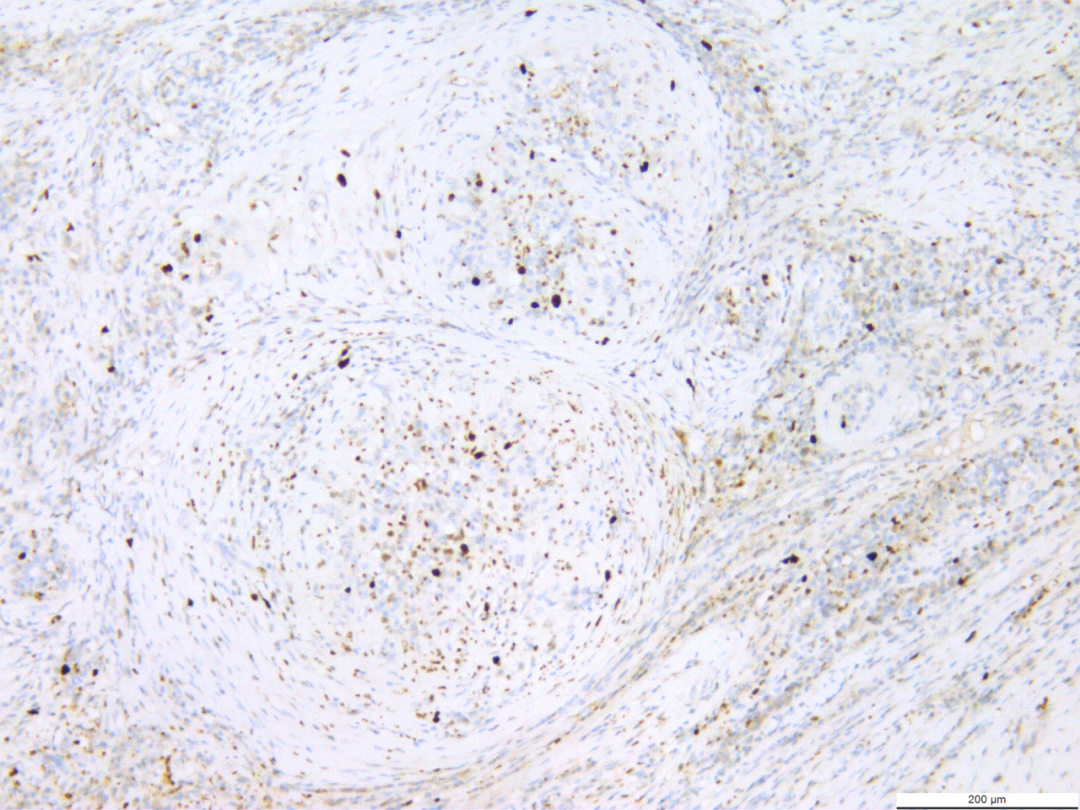
图10 免疫组化示结节内Ki67增值指数2%~5%。
3.4特染: PAS染色示结节周围胶原沉积物阳性,网状纤维染色示结节轮廓和结节内血管阳性。
病理诊断:
脾脏硬化性血管瘤样结节性转化。
讨 论
1 背景:
1993年Krishnan认为脾SANT是一种特殊形态的血管瘤或错构瘤。曾被认为是一种肿瘤性病变,部分学者认为是一种脾脏红髓的良性的血管瘤样非肿瘤性病变。
2 临床病理特征
2.1临床特点
SANT患者中老年女性略多,发病年龄9周至85岁,中位年龄46岁,患者多无症状,因体检或者因其他病变腹部不适、纳差等症状检查发现脾脏占位。少许表现为贫血、血小板减少等反应修复性改变。
2.2影像学
脾SANT CT示多为孤立的界限清楚的卵圆形稍低密度病灶,偶有钙化。MRI多为T1W1呈等或稍低信号,T2W1为稍不均匀低信号,DWI低信号,ADC信号无特异性,增强扫描呈渐进性,并向心性、结节样强化,中央延迟强化,可出现“星芒征”和“辐轮征”。CT/MRI中SANT的典型表现“辐轮”模式,但只在部分病例中出现,这种特征并不特异,它被认为与SANT病变中纤维结缔组织分割程度有关。PET/CT显示高代谢活性,这可能与SANT的肉芽肿结节样组织间质富有含铁血黄素巨噬细胞、纤维细胞和慢性炎细胞有关。因本病发病率低,影像学改变特异性不高,术前明确诊断较困难,确诊仍需依赖病理组织学及免疫组化。
2.3病理学特征
镜下观:SANT是一种生物学行为良好的病变。大体上,脾脏质量为68-2720g,病灶直径1.0-17.0cm,单发病灶较为常见,现有多发病灶的报道,边界清,多无明显包膜,现有文献报道病变周围见包膜形成。肿块切面灰白灰褐,实性,不均匀,中央不规则星芒状瘢痕,部分病例可有出血,与周围正常脾组织相间,界限尚清。镜下以多个裂隙样或血窦样毛细血管构成的圆形或类圆形结节;周围有多少不等同心圆状排列的胶原纤维包绕,分隔结节;结节间慢性炎症细胞浸润,纤维结缔组织玻变或黏液样变,可见钙化及含铁血黄素等为组织学特点。
免疫组化:免疫标记表达血管瘤样区域的异质性,据文献报道现有三种血管:毛细血管CD34+、CD31+、CD8-;窦样腔隙CD31+、 CD8+、CD34-;小静脉样血管CD31+,CD34-、 CD8-。特殊染色:PAS染色示结节周围胶原沉积物阳性,网状纤维染色示结节轮廓和结节内血管阳性。
3 鉴别诊断
由于脾SANT少见,临床多无症状,组织形态学特殊且影像学特异性差,易与其他脾脏疾病混淆。主要鉴别诊断有:
①炎性假瘤/炎性肌纤维母细胞瘤:该肿瘤主要由炎细胞及梭形的纤维母/肌纤维母细胞样细胞构成,间质可见胶原及黏液变,慢性炎症背景,部分与SANT相似。但无明显的结节状血管瘤样结构,免疫组化表达ALK,均不表达CD8、CD31、CD34标记。
②脾错构瘤:由粗细不一、不规则排列的血管构成,被覆内皮细胞 ,表达F8、CD8 和CD31与SANT相似,但不表达CD34、CD21及CD68等标记且无血管瘤样结节及增生的胶原纤维。
③ 窦岸细胞血管瘤:由相互吻合的,形态不规则的血管腔隙组成,内衬单层立方形的内皮细胞可脱落至腔内,腔内形成乳头状结构。内皮细胞表达F8、CD31、CD68和CD8,但不表达CD34,且周围无明显胶原纤维围绕。
④以肉芽肿样改变为主的病变: 脾SANT在低倍镜下具肉芽肿样结节应与各种肉芽肿性病变鉴别,肉芽肿病变常伴有组织细胞及多核巨细胞,肉芽肿活动期常伴有坏死;结节病可见较多的巨细胞,结节周围慢性炎症细胞散在分布而血管增生不明显,周围无胶原纤维围绕。
⑤Niemann-Pick病:发病年龄多为患儿,临床上可有肝脾肿大,在脾可有脂质细胞(称Niemann-Pick细胞)的沉积,细胞常单核,胞质丰富呈泡沫状与SANT肉芽肿样结节血管腔隙内空泡状细胞相似,因其含中性脂肪,故脂质染色(苏丹B和油红O)阳性,且无明显的胶原纤维围绕形成结节状。
4 治疗及预后
脾SANT被认为是一种生物学行为良好的脾脏血管瘤样病变,发病机制仍待进一步研究证实。目前脾切除是仍是首选有效的治疗方法,因疾病发生率低,临床症状不明显,术前影像学诊断的不明确性,临床选择全脾切除术式不可预见。而且,脾脏是一个淋巴器官,术后对患者全身免疫功能有影响,应注意定期复查。
*本文(包括图片)均为作者投稿, 仅供行业交流学习用,不作为医疗诊断依据。
参考文献
[1]Maritza Martel M, Wah Cheuk M, Luciano Lombardi M, et al. Sclerosing Angiomatoid Nodular Transformation (SANT) Report of25 Cases ofa Distinctive Benign Splenic Lesion [J] Am J Surg Pathol, 2004,28(10) :1268-1279.
[2]方三高, 李昱, 马强, 等. 脾脏硬化性血管瘤样结节性转化临床病理分析 [J]. 中华肿瘤防治杂志, 2014, 21(03): 214-8.
[3]Krishnan J, Frizzera G. Two splenic lesions in need of clarification: hamartoma and inflammatory pseudotumor [J]. Semin Diagn Pathol, 2003, 20(2): 94-104.
[4]Aziret M, Yilmaz F, Kalpakci Y, et al. Sclerosing angiomatoid nodular transformation presenting with thrombocytopenia after laparoscopic splenectomy - Case report and systematic review of 230 patients [J]. Ann Med Surg (Lond), 2020, 60: 201-10.
[5]蒋汉文, 万欢, 付丽娜, et al. 肿瘤-脾硬化性血管瘤样结节性转化综合征病理及致病机制分析 [J]. 岭南现代临床外科, 2022, 22(6): 531-6.
[6]徐亚如, 何利丽, 武海燕. 儿童脾脏硬化性血管瘤样结节性转化伴胰腺钙化性纤维性肿瘤1例 [J]. 临床与实验病理学杂志, 2021, 37(10): 1269-70.
[7]叶丹丽, 刘映文, 赖续文, et al. 脾硬化性血管瘤样结节性转化6例临床病理分析 [J]. 临床与实验病理学杂志, 2020, (011): 036.
[8]王瀚, 周颖颖, 董伟, et al. 脾脏硬化性血管瘤样结节性转化10例临床病理分析 [J]. 临床与实验病理学杂志, 2023, 39(6): 724-6,9.
[9]侯君, 纪元, 谭云山, et al. 脾脏硬化性血管瘤样结节性转化临床病理分析 [J]. 中华病理学杂志, 2010, 39(2): 84-7.


